Az anyaság megannyi látható és láthatatlan nyomot hagy a női testen, melyek közül talán a legemblematikusabbak a várandósság alatt megjelenő csíkok. Ezek a bőrfelszíni repedések a legtöbb kismama számára az élet természetes velejárói, a kisbaba növekedésének büszke, bár olykor zavaró jelei. Létezik azonban egy határvonal, ahol a bőrelváltozások már nem csupán az esztétikáról, hanem a szervezet mélyebb jelzéseiről beszélnek. Amikor a csíkok színe, mélysége és elhelyezkedése szokatlanná válik, érdemes megállni egy pillanatra, és mélyebbre ásni a tünetek mögött meghúzódó élettani folyamatokban. A testünk gyakran suttog, mielőtt kiáltana, és a bőrünk az egyik legbeszédesebb felület, amelyen keresztül üzenhet nekünk.
A bőr változásai a várandósság alatt és után
A terhességi csíkok, orvosi nevén a striae gravidarum, a nők jelentős részénél megjelennek a második vagy harmadik trimeszter során. A bőr kötőszövetei ilyenkor hatalmas nyomásnak vannak kitéve, hiszen a méh növekedése és a zsírszövet átrendeződése feszíti az irhát. Ha a bőr rugalmassága nem tud lépést tartani ezzel a hirtelen változással, a kollagén- és elasztinrostok elszakadnak.
Ezek a csíkok kezdetben általában rózsaszínes vagy kékesvörös színűek, és idővel gyöngyházfényű fehér hegekké halványulnak. A kismamák többsége elfogadja őket, mint a „csata hegeit”, hiszen a gyermekáldás fizikai bizonyítékai. Azonban nem minden csík egyforma, és léteznek olyan jelek, amelyekre a rutinos édesanyáknak is fel kell figyelniük.
A bőr állapota szorosan összefügg a hormonrendszer működésével. A várandósság alatt megemelkedett kortizolszint például természetes módon is gyengítheti a bőr rostjait, így fogékonyabbá téve azt a repedésekre. Amikor azonban ez a hormonális egyensúly felborul, a tünetek drasztikusabb formát ölthetnek.
Amikor a csíkok gyanússá válnak
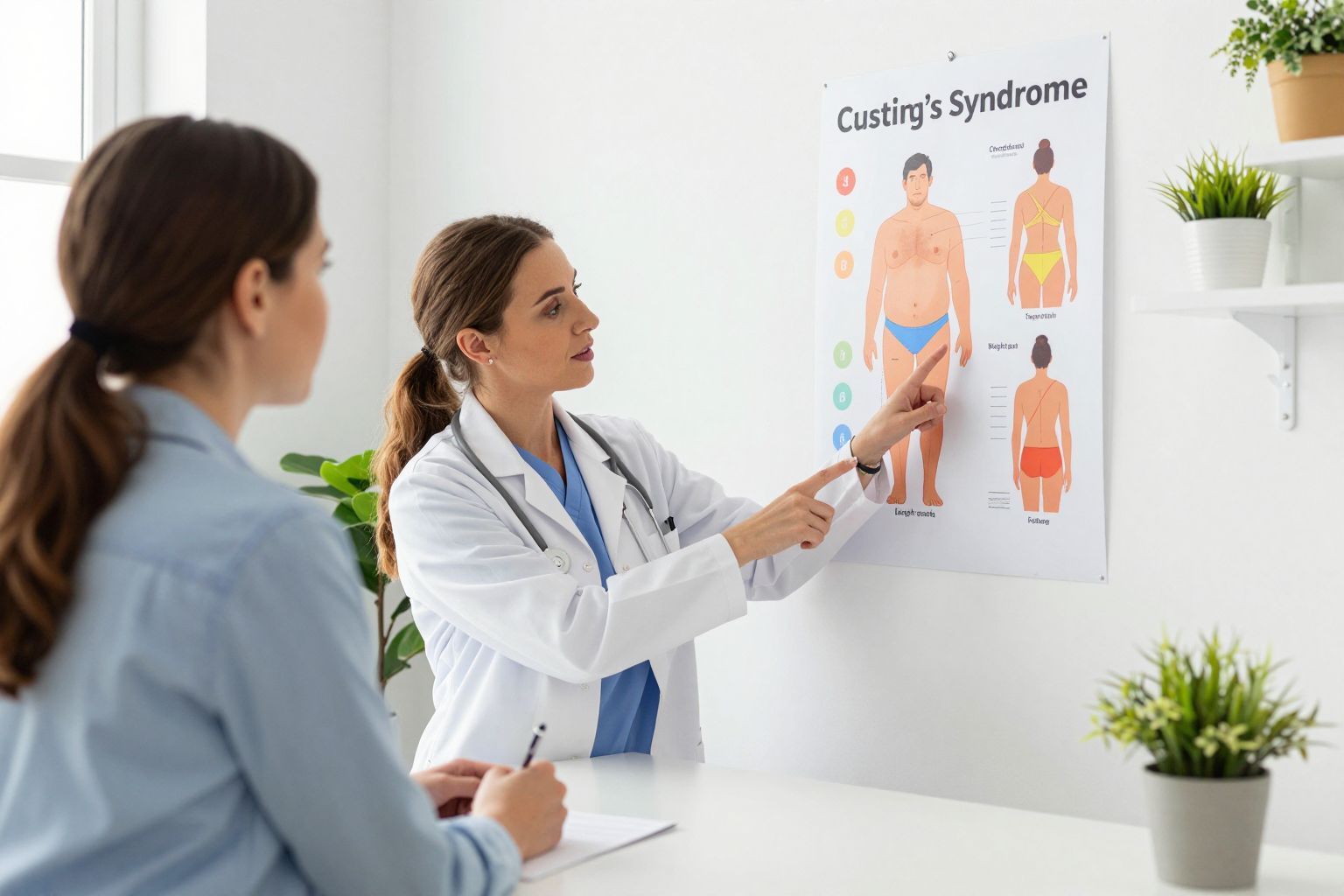
A hétköznapi terhességi stria és a kóros állapotok közötti különbségtétel néha nehézkes lehet, de van néhány árulkodó jel. A Cushing-szindróma esetén jelentkező csíkok, az úgynevezett livid striae-k, jellemzően sokkal szélesebbek, mint a normál terhességi csíkok. Gyakran meghaladják az egy centiméteres szélességet is.
Színük nem csupán rózsaszín, hanem mélyvörös, sötétlila vagy borvörös, és ez a színintenzitás hosszú ideig megmarad. Elhelyezkedésük is rendhagyó lehet: nemcsak a hason és a melleken, hanem a felkaron, a combok belső részén, sőt olykor az arcon vagy a háton is felbukkanhatnak. Ezek a jelek a bőr extrém elvékonyodására utalnak.
A bőr nem csupán egy védőréteg, hanem a belső elválasztású mirigyeink állapotának hű tükre is, ahol a legapróbb elszíneződés is komoly hormonális eltolódást jelezhet.
Aki tapasztalt már ilyen típusú bőrelváltozást, tudja, hogy ezek a csíkok érintésre is fájdalmasak lehetnek. A bőr annyira papírvékonnyá válik, hogy a legkisebb mechanikai hatásra is sérülékeny lesz. Ez a fajta szöveti gyengeség nem magyarázható csupán a mechanikai feszüléssel, itt már a fehérje-anyagcsere zavara áll a háttérben.
A kortizol szerepe a szervezetünkben
Ahhoz, hogy megértsük a tünetek eredetét, beszélnünk kell a kortizolról, amelyet gyakran stresszhormonként emlegetnek. Ez a hormon a mellékvesekéregben termelődik, és alapvető szerepet játszik a szervezet válaszreakcióiban. Szabályozza a vérnyomást, az immunrendszer működését és a tápanyagok anyagcseréjét.
Normál körülmények között a kortizol segít átvészelni a nehéz helyzeteket, reggelente segít felébredni, és energiát mobilizál. Várandósság alatt a szintje természetes módon megemelkedik, hogy támogassa a magzat fejlődését és az anya szervezetének alkalmazkodását. A probléma akkor kezdődik, ha ez a szint tartósan és kórosan magas marad.
A tartósan magas kortizolszint romboló hatással van a kötőszövetekre. Gátolja a kollagén szintézisét, és fokozza a meglévő rostok lebomlását. Ez az oka annak, hogy a bőr elveszíti tartását, elvékonyodik, és a hajszálerek láthatóvá válnak a felszín alatt, ami a jellegzetes lila színt kölcsönzi a csíkoknak.
Mi is pontosan a Cushing-szindróma

A Cushing-szindróma egy olyan tünetegyüttes, amelyet a szervezetben jelen lévő túlzott mennyiségű kortizol okoz. Ez az állapot kialakulhat külső hatásra, például hosszú ideig tartó szteroidos gyógyszeres kezelés következtében, de belső oka is lehet. Ez utóbbi esetben a szervezet maga termel túl sokat a hormonból.
Az endogén, vagyis belső eredetű Cushing-szindróma hátterében leggyakrabban a hipofízis (agyalapi mirigy) jóindulatú daganata áll. Ez a daganat túlzott mennyiségű ACTH hormont termel, amely folyamatos munkára serkenti a mellékveséket. Ritkább esetben magában a mellékvesében alakul ki olyan elváltozás, amely autonóm módon ontja magából a kortizolt.
A betegség felismerése gyakran évekbe telik, mivel a tünetek lassan, alattomosan alakulnak ki. Sokszor a fáradtságnak, az öregedésnek vagy éppen a szülés utáni regenerációnak tulajdonítják a panaszokat. Pedig a korai diagnózis elengedhetetlen a szövődmények megelőzése érdekében.
A legjellemzőbb tünetek a bőrön túl
Bár a cikk apropóját a terhességi csíkok adják, a Cushing-szindróma számos egyéb, jól azonosítható jellel rendelkezik. Az egyik legszembetűnőbb a centrális elhízás. Ez azt jelenti, hogy a zsír elsősorban a törzsre, a hasra és a nyak környékére rakódik le, miközben a végtagok vékonyak maradnak az izomsorvadás miatt.
Gyakran megfigyelhető az úgynevezett „holdvilágarc”, amikor az arc kikerekedik, kipirosodik és vizenyőssé válik. A nyak hátsó részén, a lapockák között egy jellegzetes zsírpúp alakulhat ki, amelyet a szakirodalom bölénypúpnak nevez. Ezek a változások drasztikusan átalakítják a beteg megjelenését, ami jelentős lelki terhet is ró az érintettekre.
A bőr nemcsak csíkos lesz, hanem rendkívül sérülékeny is. A legkisebb ütődésre is véraláfutások keletkeznek, amelyek csak nagyon lassan gyógyulnak. A sebek regenerációs ideje meghosszabbodik, és gyakoriak lehetnek a különböző bőrgombásodások vagy fertőzések is a gyengült immunvédekezés miatt.
| Tünet | Normál terhesség/szülés után | Cushing-szindróma |
|---|---|---|
| Striae jellege | Vékony, rózsaszín/fehér | Széles (>1cm), mélyvörös/lila |
| Zsírlerakódás | Egyenletes, combok, csípő | Törzsre lokalizált, arc, nyak |
| Izomerő | Átmeneti fáradtság | Progresszív gyengeség, sorvadás |
| Vérnyomás | Általában normális | Gyakran tartósan magas |
Az izomgyengeség és a csontok állapota
A magas kortizolszint nemcsak a bőrt, hanem a mélyebb szöveteket is roncsolja. A betegek gyakran panaszkodnak arra, hogy nehezükre esik felállni egy székből, vagy lépcsőzni. Ez a proximális izomgyengeség, amely főként a comb és a felkar izmait érinti. Az izomrostok lebomlanak, hogy a szervezet cukrot állítson elő belőlük.
A csontrendszer sem marad érintetlen. A kortizol gátolja a kalcium felszívódását és fokozza a csontok leépülését, ami korai csontritkuláshoz (osteoporosis) vezethet. Kismamák esetében ez különösen veszélyes, hiszen a szoptatás amúgy is igénybe veszi a szervezet kalciumkészleteit. A spontán törések vagy a hátfájás mögött ilyenkor már súlyosabb folyamatok állhatnak.
Az általános gyengeséget sokszor a kimerítő anyaságnak tudják be. „Csak a kialvatlanság”, mondják sokan. De ha a pihenés sem hoz enyhülést, és az izmok szemmel láthatóan vékonyodnak a törzs hízása mellett, mindenképpen szakemberhez kell fordulni. A test nem hazudik, még ha a környezetünk néha el is bagatellizálja a panaszainkat.
Mentális és érzelmi hatások
Keveset beszélünk róla, de a Cushing-szindróma a lelket is megtépázza. A hormonális vihar szorongást, depressziót, ingerlékenységet és koncentrációs zavarokat okozhat. Sokan számolnak be hirtelen hangulatváltozásokról, amelyeket a környezetük gyakran a „szülés utáni kéknek” vagy a hormonális átrendeződésnek tulajdonít.
Az alvászavarok szintén gyakoriak. Annak ellenére, hogy a beteg végtelenül fáradtnak érzi magát, az éjszakái nyugtalanok, nehezen alszik el, vagy túl korán ébred. Ez egy ördögi körhöz vezet, hiszen a kialvatlanság tovább emeli a stresszhormonok szintjét, súlyosbítva a testi tüneteket.
A testkép megváltozása miatti trauma sem elhanyagolható. Egy kismama számára, aki éppen megbarátkozna új énjével, a drasztikus arcformaváltás és a ijesztő csíkok megjelenése romboló hatású lehet az önbecsülésre nézve. Fontos hangsúlyozni, hogy ezek nem jellemhibák vagy az akaratgyengeség jelei, hanem egy biológiai diszfunkció következményei.
Hogyan történik a diagnózis
Ha felmerül a gyanú, az első lépés mindig az endokrinológiai kivizsgálás. Az orvos először alaposan kikérdezi a beteget, és fizikális vizsgálatot végez. A diagnózis felállítása azonban laboratóriumi teszteken alapul. Megmérik a szabad kortizol mennyiségét a 24 órás gyűjtött vizeletben, illetve nyálmintát is vehetnek késő este, amikor a kortizolszintnek normálisan a legalacsonyabbnak kellene lennie.
Egy másik gyakori eljárás a dexametazon szuppressziós teszt. Ennek során a beteg egy kis adag szintetikus szteroidot kap, majd ellenőrzik, hogy a szervezet saját kortizoltermelése leállt-e válaszként. Ha a szint magas marad, az a szabályozó mechanizmus hibáját jelzi.
Amennyiben a laboreredmények igazolják a túlműködést, képalkotó vizsgálatokra van szükség. MR-vizsgálattal keresik az agyalapi mirigy esetleges daganatát, vagy CT-vel ellenőrzik a mellékvesék állapotát. A modern orvostudomány ma már rendkívül pontosan képes lokalizálni a probléma forrását, így a kezelés célzottá válhat.
Kezelési lehetőségek és a felépülés útja
A kezelés minden esetben az alap kiváltó ok megszüntetésére irányul. Ha egy daganat okozza a bajt, az elsődleges megoldás általában a sebészi eltávolítás. Az agyalapi mirigy műtétei ma már rutinszerűen, az orron keresztül is elvégezhetők, ami jelentősen lerövidíti a lábadozási időt és minimalizálja a kockázatokat.
Vannak esetek, amikor a műtét nem lehetséges vagy nem hoz teljes sikert. Ilyenkor sugárkezelés vagy gyógyszeres terápia jöhet szóba, amely gátolja a kortizol szintézisét a mellékvesékben. A cél minden esetben a hormonszintek normalizálása és a szövődmények visszaszorítása.
A felépülés nem egyik napról a másikra történik. A szervezetnek időre van szüksége, hogy visszataláljon az egyensúlyba. A tünetek lassan kezdenek javulni: a vérnyomás stabilizálódik, az izomerő visszatér, és az arc ödémája is leapad. A bőr csíkjai azonban soha nem tűnnek el teljesen, de az idővel ezüstössé halványuló hegek már egy sikeres gyógyulási folyamat mementói lesznek.
A bőr ápolása a diagnózis után
Bár a gyógyulás kulcsa a belső kezelésben rejlik, a bőr külső támogatása is sokat segíthet az önbizalom visszanyerésében. A livid striae-k halványítására léteznek bőrgyógyászati eljárások, mint például a lézeres kezelések vagy a mikrotűs terápiák, amelyek serkentik a bőr saját megújulási folyamatait.
Fontos a hidratálás és a minőségi bőrápoló készítmények használata. A C-vitaminos szérumok és a retinolszármazékok (szoptatás után!) segíthetnek a kollagénszerkezet javításában. Ugyanakkor türelmesnek kell lenni; a bőrnek hosszú hónapokra, sőt évekre lehet szüksége a regenerációhoz.
A mindennapi rutinban érdemes kerülni az erős dörzsölést és a forró vizet, mert az elvékonyodott bőr könnyen irritálódhat. A gyengéd masszázs viszont javíthatja a vérkeringést, ami elősegíti a tápanyagok eljutását az irharétegbe. A testi ápolás mellett a lelki támogatás, egy támogató közösség vagy szakember segítsége is aranyat érhet ebben az időszakban.
A gyógyulás nem csupán a hormonok szintjének beállításáról szól, hanem arról is, hogy újra megtanuljuk szeretni és tisztelni azt a testet, amely ilyen hatalmas próbát állt ki.
Életmódbeli tanácsok a regenerációhoz
A betegség utáni időszakban a táplálkozásnak központi szerepe van. A magas kortizolszint gyakran felborítja a cukorháztartást, ezért érdemes alacsony glikémiás indexű étrendet követni. A minőségi fehérjék fogyasztása elengedhetetlen az izomszövetek újjáépítéséhez, míg a kalciumban és D-vitaminban gazdag ételek a csontok erősítését szolgálják.
A mozgásformák megválasztásánál a fokozatosság a legfontosabb elv. A kezdeti izomgyengeség miatt a gyógytorna vagy az úszás ideális választás lehet, amelyek nem terhelik túl az ízületeket, de segítenek visszanyerni az erőt. A túlzott megerőltetés kezdetben kerülendő, hiszen a szervezet még lábadozik.
A stresszkezelés szintén alapvető. Mivel a Cushing-szindróma eleve megviseli az idegrendszert, a különböző relaxációs technikák, mint a jóga vagy a meditáció, segíthetnek a belső béke visszaállításában. Az anyaság mellett ez különösen nehéz, de napi tíz perc csend is rengeteget számíthat a mellékvesék regenerációjában.
A megelőzés és a figyelem ereje

Bár a belső eredetű Cushing-szindróma ellen nem sokat tehetünk megelőzésképpen, a külsőleg bevitt szteroidok tudatos használatával csökkenthető a kockázat. Fontos, hogy szteroid tartalmú krémeket, orrspray-ket vagy gyógyszereket csak orvosi utasításra és az előírt ideig alkalmazzunk. Sokszor a „csodaszereknek” kikiáltott, bizonytalan eredetű készítmények is tartalmazhatnak ilyen hormonokat.
A legfontosabb eszközünk azonban az önismeret és az odafigyelés. Ha ismerjük a testünket, hamarabb észrevesszük a gyanús elváltozásokat. Ne féljünk feltenni a kérdéseinket az orvosnak, és ne elégedjünk meg annyival, hogy „ez csak a terhesség utáni állapot”. Az anyai megérzés az esetek többségében pontos iránytű.
A tudatosság terjesztése is sokat segít. Minél több nő hall a Cushing-szindróma speciális bőrtüneteiről, annál nagyobb az esély arra, hogy valaki időben segítséget kapjon. A terhességi csíkok történeteit megosztva egymást is támogathatjuk a tünetek közötti eligazodásban.
Amikor az orvoshoz fordulás nem halasztható
Vannak bizonyos vörös zászlók, amelyek esetén nem szabad várni a következő rutinvizsgálatig. Ilyen a hirtelen kialakuló, extrém magas vérnyomás, a látótér kiesése vagy az olyan mértékű izomgyengeség, amely már a mindennapi önellátást akadályozza. Ezekben az esetekben sürgős kivizsgálásra van szükség.
Szintén figyelmeztető jel lehet, ha a szülés utáni súlyvesztés elmarad, sőt, a leggondosabb diéta mellett is tovább nő a hasi zsírszövet mennyisége. Az anyagcsere folyamatok ilyen mértékű zavara mindig alapos okot ad a gyanúra. Ne hagyjuk, hogy bárki meggyőzzön minket arról, hogy ez csupán esztétikai kérdés.
Az orvosi konzultációra érdemes felkészülten érkezni. Készítsünk listát a tüneteinkről, vezessünk vérnyomásnaplót, és ha van rá lehetőségünk, vigyünk fotókat a bőrünk korábbi állapotáról. Minél több információ áll a szakember rendelkezésére, annál gyorsabban indulhat el a diagnosztikai folyamat.
A család szerepe a támogatásban
Egy krónikus betegség, még ha kezelhető is, az egész családot próbára teszi. A kismamának ilyenkor nemcsak a kisbabájáról kell gondoskodnia, hanem egy súlyos állapot fizikai és lelki terheit is viselnie kell. A partner és a tágabb család megértése és gyakorlati segítsége elengedhetetlen a gyógyuláshoz.
A környezet reakciója nagyban befolyásolja a beteg megküzdési stratégiáját. Ahelyett, hogy megjegyzéseket tennének a megváltozott külsejére, a családtagoknak a támogatásra és a tehermentesítésre kellene fókuszálniuk. Egy kis segítség a házimunkában vagy a baba körül lehetőséget ad az anyának a pihenésre és az orvosi kezelésekre való koncentrálásra.
A nyílt kommunikáció segít eloszlatni a félelmeket. Fontos, hogy a családtagok is értsék, mi történik az anya szervezetével, és tudják, hogy a hangulatváltozások vagy a fáradtság nem ellenük irányul, hanem a kortizol túltermelés következménye.
Záró gondolatok a bőrünk üzeneteiről
A testünk egy csodálatosan összetett rendszer, ahol minden apró részlet összefügg a többivel. A terhességi csíkok sokkal többet jelenthetnek puszta esztétikai hibánál; néha ők a legfontosabb hírnökök, amelyek elvezetnek minket a gyógyuláshoz. Az anyaság során megtanulunk figyelni a gyermekünk minden rezdülésére, de elengedhetetlen, hogy ugyanilyen figyelemmel forduljunk saját magunk felé is.
Ha a tükörbe nézve szokatlanul széles, lila csíkokat látunk, ne essünk pánikba, de ne is menjünk el mellettük szó nélkül. A tudás és az odafigyelés a legnagyobb hatalom, amit a saját egészségünk érdekében bevethetünk. A Cushing-szindróma egy komoly diagnózis, de a modern orvoslás eszközeivel sikeresen kezelhető, és a felismerés az első, legfontosabb lépés a régi önmagunkhoz visszavezető úton.
A bőrünk emlékezik és mesél. Mesél a várakozásról, a változásról, és néha a küzdelmekről is. Vigyázzunk rá, és hallgassuk meg, amit mondani akar, mert a gondoskodás ott kezdődik, hogy komolyan vesszük testünk jelzéseit.
Gyakran ismételt kérdések a terhességi csíkokról és a Cushing-szindrómáról

Nem feltétlenül. A bőr rugalmassága egyénenként változik, és ikerterhesség vagy hirtelen súlygyarapodás esetén is kialakulhatnak szélesebb striae-k. A Cushing-szindrómára jellemző csíkok azonban általában 1 cm-nél szélesebbek, mélyvörös vagy lila színűek, és egyéb tünetekkel (pl. izomgyengeség, arc kerekedése) társulnak.
A hormonszintek normalizálódása után a csíkok színe jelentősen halványodik, és a bőr textúrája is javul. Teljesen eltűnni azonban általában nem szoktak, hasonlóan más hegekhez, de gyöngyházfényű, vékonyabb vonalakká szelídülnek az idővel.
Igen, az úgynevezett iatrogén Cushing-szindróma külsőleg bevitt kortikoszteroidok (például bizonyos gyulladáscsökkentők vagy asztma elleni szerek) tartós alkalmazása miatt is kialakulhat. Mindig tájékoztassa orvosát a szedett gyógyszerekről!
A legtöbb eset nem örökletes, hanem spontán alakul ki (például egy jóindulatú daganat formájában). Vannak azonban ritka genetikai szindrómák, amelyek hajlamosíthatnak rá, de ez a betegeknek csak egy törpe kisebbségét érinti.
A kezeletlen Cushing-szindróma gyakran okoz meddőséget vagy menstruációs zavarokat. Azonban a sikeres kezelés és a hormonszintek stabilizálódása után a termékenység általában helyreáll, és nincs akadálya egy újabb egészséges várandósságnak.
Ez szakember dolga, mivel a tünetek (lehangoltság, szorongás) átfedhetik egymást. Ha azonban a lelki panaszok mellett fizikai változások, például izomgyengeség vagy szokatlan hízás is jelentkezik, érdemes endokrinológiai irányba is vizsgálódni.
A legjobb első lépés a háziorvos felkeresése, aki egy alapvető kivizsgálás után endokrinológus szakorvoshoz irányíthat tovább. Az endokrinológus a hormonrendszer specialistájaként a legilletékesebb a pontos diagnózis felállításában.












Leave a Comment