Amikor a kórházi folyosón várakozunk, és a kezünkben szorongatjuk a beutalót, amin a „röntgen” vagy a „CT” szó szerepel, szülőként természetes, hogy összeszorul a szívünk. A láthatatlan sugarak gondolata sokszor félelmetesebb, mint maga a betegség vagy a sérülés, ami miatt orvoshoz fordultunk. Ebben a bizonytalan helyzetben a legtöbb édesanya és édesapa fejében hasonló kérdések cikáznak: vajon tényleg szükség van erre? Mennyit ártok ezzel a gyermekemnek hosszú távon? Van-e más választásunk? Ez a belső vívódás teljesen érthető, hiszen a modern orvostudomány egyik leghasznosabb, de egyben legvitatottabb területéről van szó, ahol a precíz diagnózis és a sugárvédelem egyensúlya a tét.
A láthatatlan sugarak birodalma és a gyermeki szervezet
A röntgensugárzás több mint egy évszázada szolgálja az orvoslást, és bár technológiája sokat finomodott, az alapelve változatlan maradt. Ezek a nagy energiájú elektromágneses hullámok képesek áthatolni a lágy szöveteken, miközben a sűrűbb anyagokban, mint amilyen a csont, elnyelődnek. Ez a különbség teszi lehetővé, hogy belássunk a bőr alá anélkül, hogy egyetlen vágást is ejtenénk. A gyermekek esetében azonban a helyzet speciális figyelmet igényel, hiszen az ő szervezetük nem csupán a felnőttek kicsinyített mása.
A kicsik sejtjei folyamatosan és rendkívül gyorsan osztódnak, ami a növekedés záloga, ugyanakkor ez teszi őket sérülékenyebbé a külső hatásokkal szemben. Az ionizáló sugárzás képes kölcsönhatásba lépni a sejtek DNS-állományával. Míg a felnőttek érettebb szövetei hatékonyabb javítómechanizmusokkal rendelkeznek, a gyermekek fejlődő szervei érzékenyebben reagálhatnak az ilyen típusú energiaközlésekre. Emiatt a gyermekradiológia egy önálló, rendkívül precíz szakterületté nőtte ki magát.
A sugárérzékenység mértéke az életkorral változik: minél fiatalabb egy gyermek, annál körültekintőbben kell eljárni. Egy csecsemő szövetei jóval érzékenyebbek, mint egy kamaszé, és az élethosszig tartó kockázat is magasabb náluk, egyszerűen azért, mert több idejük van arra, hogy a sugárzás esetleges kései hatásai jelentkezzenek. Ez azonban nem jelenti azt, hogy a vizsgálatokat el kellene utasítani, csupán azt, hogy a szakembereknek sokkal szigorúbb protokollt kell követniük a dózisok megállapításakor.
A gyermekradiológia aranyszabálya az egyénre szabott dózis: csak annyit, amennyi a tiszta képhez feltétlenül szükséges, egyetlen milligray-jel sem többet.
Az ALARA elv: a biztonság alapköve
A nemzetközi sugárvédelmi irányelvek egy központi fogalom köré épülnek, amelyet minden radiológus és szakasszisztens betéve tud. Ez az ALARA-elv, amely az „As Low As Reasonably Achievable” rövidítése. Magyarul ezt úgy fordíthatnánk: a lehető legalacsonyabb szint, amely az ésszerűség határain belül még megvalósítható. Ez a szemléletmód alapjaiban határozza meg, hogyan zajlik egy gyermek röntgenvizsgálata vagy CT-felvétele.
A gyakorlatban ez azt jelenti, hogy a gépeket minden egyes alkalommal a gyermek súlyához, testmagasságához és az érintett testrészhez kalibrálják. Nem ugyanazokat a beállításokat használják egy 5 kilós csecsemőnél, mint egy 50 kilós kiskamasznál. A modern, digitális berendezések már képesek arra, hogy minimális sugármennyiséggel is tűéles képet alkossanak, jelentősen csökkentve az expozíciót a korábbi évtizedek technológiájához képest.
Az ALARA-elv része az is, hogy a vizsgálatot csak akkor végezzük el, ha az valóban hozzáadott értéket képvisel a gyógyításhoz. Ha egy ultrahangos vizsgálat is elegendő információt adna, akkor a szakorvos azt fogja javasolni. A diagnosztikai döntéshozatal során a klinikai előnyöket mindig szembeállítják az elenyésző, de létező kockázattal. Amennyiben a vizsgálat elmaradása nagyobb veszélyt jelent a gyermek egészségére, mint a sugárzás, a döntés egyértelművé válik.
Mikor válik elkerülhetetlenné a röntgenvizsgálat?
A röntgen a leggyakrabban alkalmazott képalkotó eljárás a gyermekgyógyászatban, és bár sokan tartanak tőle, bizonyos esetekben a leggyorsabb és leghatékonyabb eszköz a diagnózishoz. Gondoljunk csak a játszótéri balesetekre, ahol egy rossz mozdulat után a csukló vagy a boka gyanúsan megduzzad. Ilyenkor a röntgen az egyetlen módja annak, hogy pontosan lássuk, történt-e csonttörés, és ha igen, milyen jellegű az elmozdulás.
A csontsérüléseken túl a mellkasi röntgen a másik nagy terület, ahol ez a technológia nélkülözhetetlen. Egy elhúzódó, súlyos köhögés, gyanús tüdőgyulladás vagy idegentest gyanúja esetén az orvosnak látnia kell a tüdő szerkezetét. Az ultrahang itt kevésbé hatékony, mivel a levegővel telt tüdőn a hanghullámok nem hatolnak át jól, ellenben a röntgensugarak pontos képet adnak az érintett területekről.
A fogászati beavatkozások vagy a fogszabályozás előtt szintén gyakori a panorámaröntgen kérése. Itt a cél a maradó fogak csíráinak ellenőrzése, az állkapocs szerkezetének felmérése. Bár ezek a vizsgálatok is sugárterheléssel járnak, a dózis itt elenyésző, nagyjából annyi, amennyit egy néhány órás repülőút során természetes kozmikus sugárzásként kapunk a légkörben.
A CT-vizsgálat: amikor több részletre van szükség
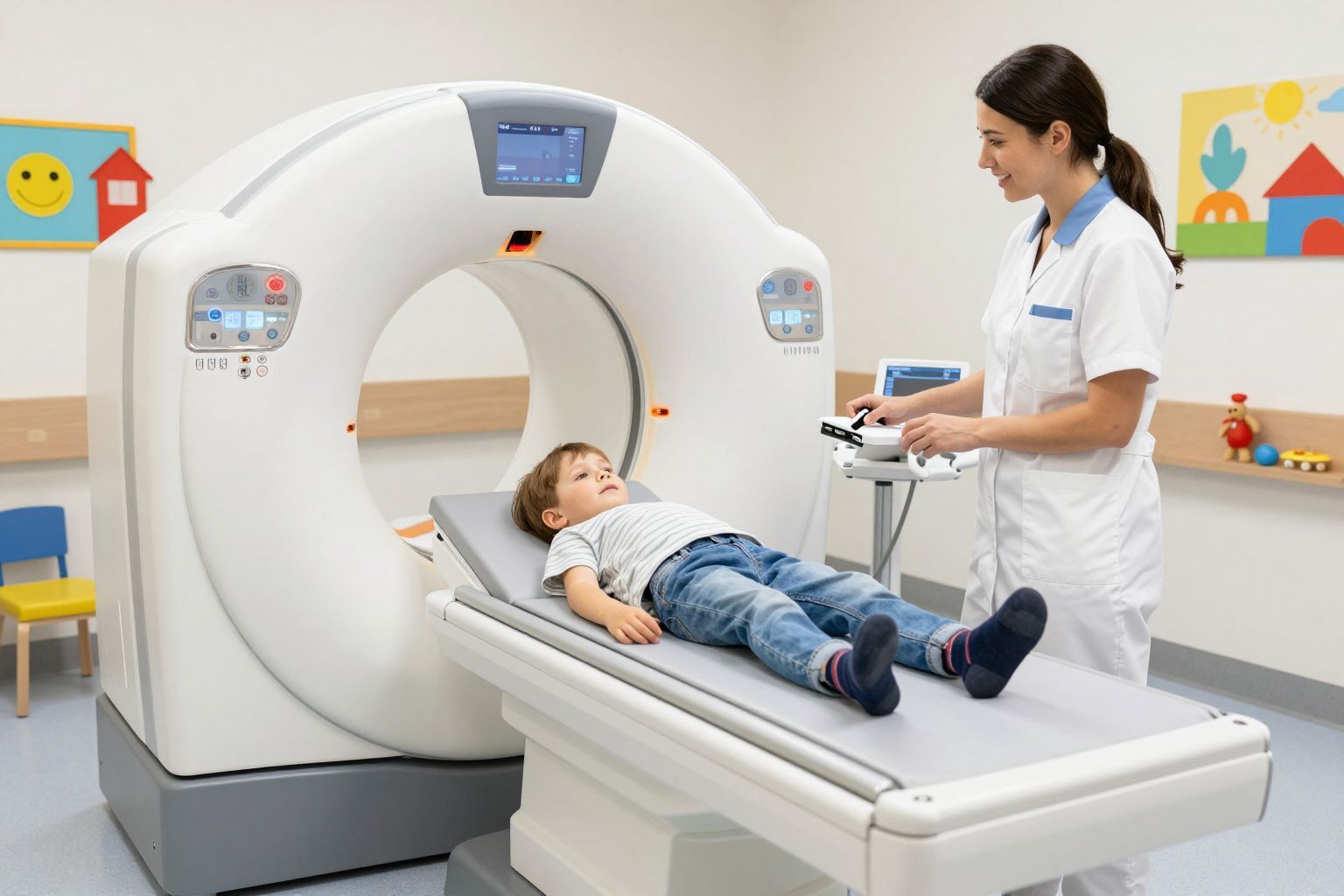
A CT (Computer Tomography) valójában egy speciális röntgeneljárás, ahol a gép nem egyetlen sík képet készít, hanem szeleteket fotóz a testről, amiket aztán egy számítógép háromdimenziós modellé állít össze. Ez a módszer nagyságrendekkel több információt ad, mint a hagyományos röntgen, de ezzel együtt a sugárterhelése is magasabb. Emiatt gyermekeknél a CT-t csak nagyon alapos indokkal, szigorú szakmai kontroll mellett alkalmazzák.
A sürgősségi esetek, különösen a koponyasérülések, a CT elsődleges terepei. Ha egy kisgyermek nagy magasságból esik le, vagy súlyos autóbaleset részese, és fennáll a koponyán belüli vérzés gyanúja, a CT életmentő lehet. Ilyenkor perceken belül kiderülhet, szükség van-e azonnali műtéti beavatkozásra. Itt a várakozás vagy a kevésbé részletes vizsgálat végzetes következményekkel járhatna.
A komplex fejlődési rendellenességek, bizonyos daganatos megbetegedések diagnosztikája és követése, valamint a bonyolult belső szervi problémák szintén CT-vizsgálatot igényelhetnek. A radiológusok ilyenkor speciális szoftvereket használnak, amelyek a képminőség romlása nélkül képesek „kiszűrni” a felesleges sugárzást, így a gyermekek a lehető legkisebb terhelést kapják.
A CT nem ellenség, hanem a modern orvoslás szuperegyenlete, amely képes láthatóvá tenni a láthatatlant, amikor minden más módszer csődöt mond.
Sugárdózisok és a mindennapi realitás
Ahhoz, hogy szülőként ne essünk pánikba, érdemes kontextusba helyezni a sugárzást. Sokan nem tudják, de folyamatosan sugárzásban élünk. A földből (radon gáz), a világűrből (kozmikus sugárzás), sőt, még az ételeinkből is (például a káliumtartalmú banánból) ér minket egy bizonyos mennyiségű háttérsugárzás. Ezt az egységet millisievertben (mSv) mérik.
Egy átlagos mellkasröntgen során a gyermek szervezetét érő dózis körülbelül 0,02 mSv, ami nagyjából megfelel 3-4 napi természetes háttérsugárzásnak. Ez egy elenyészően kicsi érték. Ehhez képest egy koponya CT-vizsgálat dózisa 2 mSv körüli, ami már több hónapnyi háttérsugárzásnak felel meg. Látható a különbség, és pontosan ezért kezelik a szakemberek sokkal óvatosabban a CT-beutalókat.
| Vizsgálat típusa | Becsült dózis (mSv) | Természetes háttérsugárzás egyenértéke |
|---|---|---|
| Végtag röntgen | 0,001 – 0,01 | Kevesebb, mint 1 nap |
| Mellkas röntgen | 0,02 | 3 nap |
| Fogászati röntgen | 0,005 | 1 nap |
| Hasi CT (gyermek) | 4,0 – 6,0 | 1,5 – 2 év |
| Koponya CT | 2,0 | 8 hónap |
Ezek a számok segítenek megérteni, hogy bár a sugárzás jelen van, a modern diagnosztikában használt értékek távol állnak a veszélyes zónától. A kockázat valójában statisztikai jellegű: a daganatos megbetegedések kialakulásának esélyét kismértékben növelheti a halmozott sugárterhelés, de ez az esély még mindig elenyésző ahhoz képest, amilyen kockázatot egy fel nem fedezett betegség jelentene.
Hogyan történik a védelem a gyakorlatban?
Amikor belépünk a röntgenszobába, az első dolog, amit észreveszünk, a nehéz ólomkötények jelenléte. Ezek az eszközök a fizika törvényeit hívják segítségül: az ólom rendkívül sűrű anyag, amelyen a röntgensugarak nem tudnak áthatolni. A vizsgálat során a radiológus szakasszisztens gondosan letakarja a gyermek azon testrészeit, amelyeket nem kell vizsgálni. Különös figyelmet fordítanak a reproduktív szervekre és a pajzsmirigyre, amelyek a leginkább érzékenyek a sugárzásra.
A védelem másik fontos eleme a távolság és az idő. A vizsgálatok a modern gépekkel már a másodperc törtrésze alatt lezajlanak. Ez nemcsak a sugárzás mennyiségét csökkenti, hanem azt is segíti, hogy a gyermeknek ne kelljen sokáig mozdulatlanul maradnia – ami, valljuk be, egy kétéves esetében komoly kihívás. A digitális technika pedig lehetővé teszi, hogy ne kelljen megismételni a felvételt, ha az első nem sikerült tökéletesen, hiszen a szoftverek sokat tudnak javítani a kép élességén és kontrasztján.
Szülőként is fontos szerepünk van a védelemben. Ha az orvos engedi, hogy bent maradjunk a gyermekkel (és nem vagyunk várandósak), nekünk is fel kell öltenünk az ólomköpenyt. A legfontosabb feladatunk azonban a nyugalom megőrzése. Ha a gyermek azt érzi, hogy mi biztonságban tudjuk őt, ő is nyugodtabb marad, nem fog mozogni, és így elkerülhető a felesleges ismételt expozíció.
A kontrasztanyagok és alkalmazásuk
Bizonyos CT-vizsgálatok során szükség lehet kontrasztanyag használatára. Ez egy olyan folyadék, amelyet általában vénásan adnak be, és segít abban, hogy az erek, a gyulladt területek vagy a daganatok jobban láthatóvá váljanak. A kontrasztanyagok jódot tartalmaznak, ami a röntgenképen „világít”, így adva pontosabb képet a belső struktúrákról.
A szülők gyakran tartanak a kontrasztanyagok mellékhatásaitól, például az allergiás reakcióktól. Fontos tudni, hogy a modern, úgynevezett nem-ionos kontrasztanyagok esetében a súlyos reakciók rendkívül ritkák. A beadás előtt az orvosok mindig ellenőrzik a gyermek vesefunkcióit (egy egyszerű vérvétellel), mivel a kontrasztanyag a veséken keresztül ürül ki a szervezetből. A bőséges folyadékfogyasztás a vizsgálat után segít felgyorsítani ezt a folyamatot.
A vizsgálat közben a gyermek egyfajta melegséget érezhet a testében a kontrasztanyag beadásakor, vagy furcsa ízt érezhet a szájában. Ha előre felkészítjük erre, kisebb lesz az ijedtség. A szakasszisztensek folyamatosan figyelik a gyermeket, és minden felszerelés rendelkezésre áll az esetleges enyhe allergiás tünetek, például csalánkiütés azonnali kezelésére.
Alternatívák: mikor váltható ki a röntgen és a CT?

A modern diagnosztika egyik legnagyobb vívmánya, hogy több olyan eszközünk is van, amely egyáltalán nem használ ionizáló sugárzást. Az ultrahang és az MRI (mágneses rezonancia vizsgálat) két ilyen alternatíva, amelyeket ahol csak lehet, előnyben részesítenek a gyermekgyógyászatban.
Az ultrahang a legbiztonságosabb módszer: hanghullámokkal dolgozik, nincs ismert káros hatása, és bármikor megismételhető. Kiválóan alkalmas a hasi szervek, a lágyrészek, az ízületek, sőt, csecsemőknél a koponya vizsgálatára is, amíg a kiskutacs nyitva van. Korlátai azonban vannak: a csontokon és a levegővel telt üregeken nem lát át, így például egy tüdőgyulladás diagnosztizálására nem alkalmas.
Az MRI egy rendkívül részletes képet adó eljárás, amely mágneses mezőt használ. Bár biztonságos, gyermekeknél van egy nagy hátránya: a vizsgálat hosszú (20-40 perc), és a gép nagyon hangos. Mivel a teljes mozdulatlanság elengedhetetlen, a kisebb gyermekeket gyakran bódításban vagy altatásban kell vizsgálni, ami megint csak mérlegelést igényel az orvos részéről. Az MRI-t leginkább az agy, a gerinc és a daganatok részletes vizsgálatára tartják fenn.
A legjobb vizsgálat az, amelyik a legkevesebb kockázattal adja meg a választ a gyógyuláshoz szükséges kérdésekre.
Hogyan készítsük fel a gyermeket lelkileg?
A technikai részleteken túl a vizsgálat sikeressége nagyban múlik a gyermek lelkiállapotán. Egy rémült, síró, kapálózó kisgyermeknél szinte lehetetlen jó felvételt készíteni, ami a vizsgálat elhúzódásához vagy ismétléséhez vezethet. A felkészítést már otthon el kell kezdeni, az életkornak megfelelő szinten.
Kisebbeknél használjuk a játék erejét. Elmesélhetjük, hogy a röntgen egy „varázskamera”, ami lefényképezi a csontocskáit, hogy az orvos bácsi lássa, hol kell meggyógyítani. Gyakorolhatjuk otthon a „szoborjátékot”, ahol pár másodpercig mozdulatlanul kell maradni. A CT-gépet nevezhetjük „űrhajónak” vagy „óriási fánknak”, amibe be kell csúszni egy kicsit.
Nagyobb gyerekeknél már lehet őszintébben beszélni a folyamatról. Mondjuk el nekik, hogy a vizsgálat maga nem fáj, nem fognak érezni semmit a sugarakból. Legyünk jelen, ha lehetséges, és tartsuk a szemkontaktust. A legtöbb gyermekkórházban már színes falakkal, mesefigurákkal dekorált vizsgálókkal igyekeznek oldani a szorongást, és sok helyen a vizsgálat végén apró matricát vagy „bátorság-oklevelet” is kapnak a hős kis páciensek.
A radiológus és a kezelőorvos együttműködése
Fontos megérteni, hogy a diagnózis nem egyetlen ember döntése. A kezelőorvos (pediáter, sebész, tüdőgyógyász) ismeri a gyermek tüneteit, a kórelőzményt és a fizikai állapotot. Ő az, aki felállítja a gyanút, és meghatározza, milyen kérdésre vár választ a képalkotó vizsgálattól. A radiológus szakorvos pedig az a szakember, aki a képek elemzésére specializálódott.
A radiológus nemcsak „lefotózza” a gyermeket, hanem értelmezi a látottakat, és összeveti azokat a normál anatómiai variációkkal, amelyek a fejlődésben lévő szervezetnél gyakoriak lehetnek. Ez egy rendkívül felelősségteljes munka, hiszen egy félreértelmezett árnyék felesleges kezelésekhez, míg egy észre nem vett elváltozás a terápia késlekedéséhez vezethet. Szülőként bátran kérdezzünk a radiológustól is, ha lehetőségünk van rá, hiszen ő tudja legpontosabb felvilágosítást adni a vizsgálat technikai részleteiről és biztonságosságáról.
A két orvos közötti kommunikáció biztosítja, hogy a gyermek a legmegfelelőbb ellátást kapja. Gyakran előfordul, hogy a radiológus a kért vizsgálat helyett egy másikat javasol, ha úgy ítéli meg, hogy az kevesebb sugárzással is célravezetőbb lenne. Ez a fajta szakmai konzultáció a gyermek biztonságának legfőbb záloga.
A technológiai fejlődés és a jövő kilátásai
A technológia rohamléptekkel fejlődik, és ez a fejlődés egyértelműen a biztonság irányába mutat. A legújabb generációs CT-berendezések már olyan algoritmusokat használnak, amelyek a mesterséges intelligencia segítségével képesek a „zajos”, alacsony dózisú képekből kristálytiszta diagnosztikai felvételeket generálni. Ez azt jelenti, hogy a jövőben a CT-vizsgálatok sugárterhelése megközelítheti a hagyományos röntgenfelvételekét.
Emellett terjednek a hordozható, ágy melletti ultrahangos eszközök is, amelyekkel sok esetben megelőzhető a betegmozgatás és a röntgen használata a kórházi osztályokon. A kutatások folyamatosan zajlanak a sugárzás biológiai hatásainak még pontosabb megértésére is, ami segít abban, hogy a határértékeket és a protokollokat globálisan finomítsák.
Szülőként bizakodóak lehetünk: a mai gyermekek már sokkal kisebb kockázat mellett élvezhetik a modern orvosi képalkotás előnyeit, mint az előző generációk. A hangsúly egyre inkább a prevención, a precíz adagoláson és a gyermekbarát megközelítésen van.
Kérdések, amiket érdemes feltenni az orvosnak

Mielőtt a gyermekünket bekísérnénk a vizsgálóba, ne féljünk kérdezni. Egy tudatos szülő jelenléte az orvosi stáb munkáját is segíti. Érdemes rákérdezni, hogy az adott vizsgálat eredménye hogyan fogja befolyásolni a kezelési tervet. Ha a válasz az, hogy „csak ellenőrizzük, minden rendben van-e”, kérdezzünk rá, hogy ez nem várhat-e, vagy nem váltható-e ki mással.
Érdeklődhetünk afelől is, hogy van-e kifejezetten gyermekekre optimalizált beállítása a gépnek. Bár a legtöbb helyen ez alapértelmezett, a kérdés jelzi a személyzetnek, hogy tájékozottak vagyunk és fontos számunkra a sugárvédelem. Ha a gyermeknek korábban már volt hasonló vizsgálata, vigyük magunkkal a leleteket vagy a felvételeket CD-n, hogy elkerülhessük a felesleges ismétlést.
Végezetül ne feledjük: az orvosok célja ugyanaz, mint a miénk – a gyermek gyógyulása. A röntgen és a CT olyan eszközök a kezükben, amelyekkel életeket menthetnek, fájdalmat szüntethetnek meg és hosszú távú egészséget biztosíthatnak. A kockázatok ismerete nem arra való, hogy elijesszen minket, hanem arra, hogy segítsen felelősségteljes partnerekké válni a gyógyítás folyamatában.
Gyakori kérdések a gyermekkori képalkotó vizsgálatokról
Hányszor röntgenezhető egy gyerek egy évben? ☢️
Nincs meghatározott darabszám. Minden egyes vizsgálatot egyedileg kell mérlegelni. Ha orvosilag indokolt, akár többször is elvégezhető, de a cél mindig az expozíció minimalizálása. Az alkalmankénti röntgen kockázata elenyésző a kezeletlen sérülés vagy betegség veszélyéhez képest.
Okozhat-e a vizsgálat azonnali rosszullétet? 🤢
Maga a röntgensugárzás nem érezhető, nem okoz fájdalmat, szédülést vagy hányingert. Rosszullétet legfeljebb az izgalom, a bezártságtól való félelem (CT/MRI esetén) vagy ritka esetben a kontrasztanyag okozhat, de ezek kezelhető állapotok és nem magához a sugárzáshoz köthetők.
Bent maradhatok a gyermekemmel a vizsgálat alatt? 👩👦
A legtöbb esetben igen, sőt, a gyermek nyugodtabb marad, ha látja a szülőt. Ilyenkor Önnek ólomköpenyt kell viselnie. Kivételt képez, ha a kísérő várandós, mert a fejlődő magzat számára a legkisebb szórt sugárzás is kerülendő. Ilyenkor érdemes egy másik hozzátartozót megkérni a kísérésre.
Kiürül a sugárzás a szervezetből? 💧
Ez egy gyakori tévhit: a röntgensugárzás nem marad benne a testben, nem tesszük „radioaktívvá” a gyermeket. A sugárzás az expozíció pillanatában áthalad a testen, és azonnal megszűnik. Nem kell utána speciális étrendet követni vagy elkülöníteni a gyermeket, a kontrasztanyag ürülését pedig bőséges vízfogyasztással segíthetjük.
Mi történik, ha a gyermek megmozdul a CT-ben? 🌀
A mozgás „bemozdult”, életlen képet eredményez, ami diagnosztikai szempontból értékelhetetlen lehet. Ilyenkor sajnos meg kell ismételni a felvételt, ami dupla sugárterhelést jelent. Ezért nagyon fontos a gyermek alapos felkészítése vagy szükség esetén a szakszerű bódítás.
Veszélyesebb-e a CT, mint egy repülőút? ✈️
Egy mellkasröntgen sugárterhelése nagyjából egy hosszabb repülőút kozmikus sugárzásának felel meg. Egy CT-vizsgálat ennél magasabb dózist jelent, de fontos látni az arányokat: a CT-t diagnosztikai célból, betegség gyanúja esetén végezzük, ahol a nyert információ értéke messze meghaladja a repüléshez hasonlítható környezeti kockázatot.
Mikor érdemes inkább MRI-t kérni CT helyett? 🧲
Ezt a döntést bízzuk a szakorvosra. Az MRI jobb a lágyrészekhez (agy, szalagok), és nincs sugárzása, de sokkal lassabb és drágább. Sürgős esetekben (baleset, vérzés gyanúja) a CT sebessége életmentő, és a csontokat is jobban mutatja. Az orvos a klinikai kérdés alapján választja ki a legmegfelelőbb eszközt.












Leave a Comment