Amikor egy nő megtudja, hogy babát vár, azonnal egyfajta védőburokba vonja magát, tele álmokkal és reményekkel. De van egy másik, valóságos védőburok is, amely a természet legcsodálatosabb mérnöki alkotása: a magzatburok. Ez a vékony, de rendkívül ellenálló hártya, amely a magzatvizet és a fejlődő életet körbeveszi, sokkal több, mint egy egyszerű tartály. Ez a méhen belüli élet alapvető feltétele, a baba első otthona, ahol a hőmérséklet, a tápanyagellátás és a mozgástér tökéletesen szabályozott. De mi történik, ha ez a tökéletes egyensúly megbomlik, és a burok idő előtt feladja a szolgálatot? Ez a kérdés minden várandós kismamát nyugtalanít, hiszen a burokrepedés nem csak a szülés közeledtét jelezheti, hanem komoly kihívások elé állíthatja az anyát és a magzatot egyaránt, különösen, ha az a terhesség korai szakaszában következik be.
Az élet bölcsője: A magzatburok anatómiája és felépítése
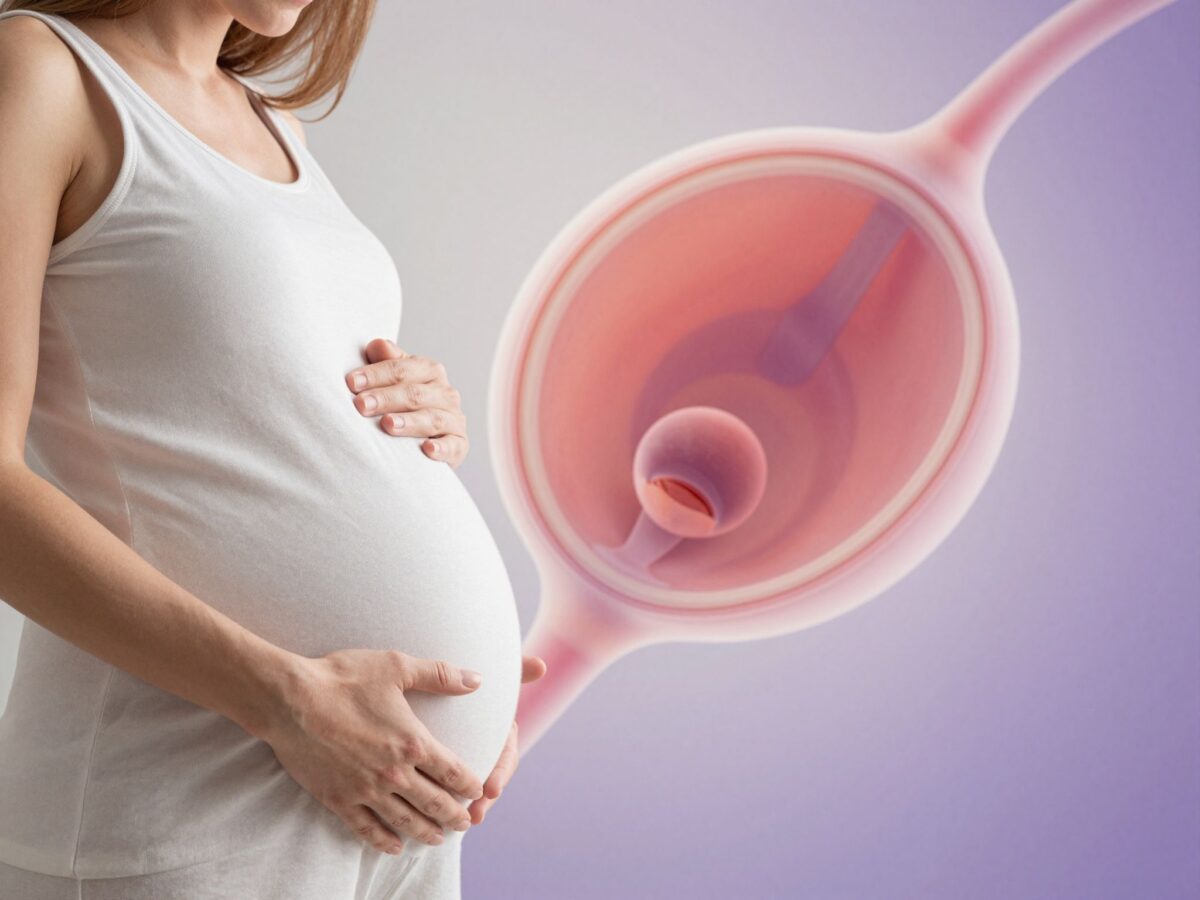
A magzatburok nem egyetlen rétegből áll, hanem két, egymással szorosan összetapadó hártyából: a belső amnionból és a külső chorionból. Ezek a rétegek együtt alkotják azt a zsákot, amely megtelik a létfontosságú magzatvízzel. Az amnion közvetlenül a magzatot és a magzatvizet veszi körül, rendkívül ellenálló, de rugalmas. A chorion a méh falához tapad, segítve a tápanyagok és a salakanyagok cseréjét, és a méhlepénnyel együttműködve biztosítja a baba számára a megfelelő környezetet.
A magzatburok kialakulása már a terhesség nagyon korai szakaszában, a fogantatást követő napokban megkezdődik. Ez a kettős rétegű struktúra biztosítja, hogy a magzatvíz, amely kezdetben főként az anyai vér plazmájából származik, később pedig a baba vizeletéből és a tüdőváladékából áll össze, zárt rendszerben maradjon. A burok vastagsága és ereje a terhesség előrehaladtával nő, egészen addig, amíg a szülés megindulásakor, vagy ahhoz közeli időpontban, mechanikai vagy biokémiai okokból meg nem reped.
A magzatburok a természet legprecízebb védelmi rendszere. Nem csupán egy vízzel teli zsák, hanem egy aktív biológiai egység, amely szabályozza a folyadék mennyiségét és összetételét, biztosítva a magzat számára az optimális fejlődést.
A magzatvíz dinamikus világa: Szerepe a fejlődésben

A magzatburok fő funkciója a magzatvíz megtartása. De miért olyan létfontosságú ez a folyadék? A magzatvíz szerepe sokrétű, és messze túlmutat a puszta hidraulikus védelem biztosításán. Először is, mechanikai védelmet nyújt: tompítja a külső ütések hatását, és védi a köldökzsinórt a nyomástól, ami létfontosságú az oxigénellátás szempontjából.
Másodszor, a magzatvíz biztosítja a hőszabályozást. Állandó, optimális hőmérsékletet tart fenn, függetlenül az anya környezeti hőmérsékletének kisebb ingadozásaitól. Ez kritikus a magzat anyagcseréjéhez és sejtjeinek működéséhez.
Harmadszor, és talán a legfontosabb, a magzatvíz elengedhetetlen a magzati mozgás és a csontváz fejlődéséhez. A magzat korlátok nélkül lebeghet és mozoghat, ami elengedhetetlen az izmok és ízületek megfelelő fejlődéséhez. Ezen túlmenően, a megfelelő mennyiségű magzatvíz kritikus a tüdő fejlődéséhez. A baba folyamatosan „lélegzi” be és ki a magzatvizet, ami segít a tüdő légzőhólyagjainak, az alveolusoknak a kitágulásában és érésében. Ha a magzatvíz mennyisége túl kevés (oligohydramnion), súlyos tüdőhypoplasia (alulfejlettség) alakulhat ki, ami életveszélyes lehet a születés után.
Végül, a magzatvíz szerves része a magzat táplálkozásának és emésztésének. A baba iszik a magzatvízből, ami segít a nyelőcső és a gyomor-bél traktus fejlődésében. Ez a folyamatos cserélődés biztosítja, hogy a folyadék friss maradjon és megfelelő mennyiségű növekedési faktort, hormont és immunanyagot tartalmazzon.
Az idő előtti burokrepedés (PROM) orvosi definíciója
Amikor a magzatburok még a szülés megindulása előtt, de a terhesség időben történő, normális lezajlása közben megreped, azt orvosi nyelven Premature Rupture of Membranes (PROM) néven ismerjük. Ez azt jelenti, hogy a hártyák megrepedtek a méhszáj kitágulása előtt. A valódi aggodalom akkor merül fel, ha ez a folyamat jóval a terminus, vagyis a 37. terhességi hét előtt következik be. Ezt nevezzük Preterm Premature Rupture of Membranes (PPROM)-nak, vagyis koraszülést megelőző idő előtti burokrepedésnek.
A PPROM az egyik leggyakoribb oka az idő előtti szülésnek, és jelentősen növeli a csecsemő halálozási és morbiditási arányát. A kimenetel szempontjából kritikus tényező, hogy a burokrepedés hányadik terhességi héten történik. Minél korábban, annál nagyobb a kockázat, főleg a fertőzések és a tüdő éretlensége miatt.
Az orvostudomány különbséget tesz a burokrepedés mértékében is. Lehet szó egy nagymértékű, hirtelen folyadékvesztéssel járó repedésről, amikor a magzatvíz nagy része azonnal elfolyik, vagy egy apró, magasabban elhelyezkedő repedésről, az úgynevezett magas repedésről, amely csak csepegést okoz. Ez utóbbi sokkal nehezebben diagnosztizálható, és gyakran összetévesztik vizeletszivárgással vagy hüvelyi folyással.
Mi okozza a magzatburok idő előtti megrepedését?

A PPROM pontos oka gyakran ismeretlen, ami különösen frusztrálóvá teszi a kezelést. Azonban a kutatások számos kockázati tényezőt és lehetséges kiváltó okot azonosítottak, amelyek nagy része a fertőzésekhez köthető. A hüvelyi vagy méhnyaki fertőzések (például bakteriális vaginózis, chlamydia, gonorrhoea) gyulladást okoznak, ami gyengíti a burok kollagén szerkezetét.
A méhen belüli fertőzés (chorioamnionitis) és az alsó genitális traktus fertőzései felelnek a PPROM esetek jelentős részéért. A baktériumok által termelt enzimek, különösen a proteázok és kollagenázok, lebontják a burok szilárdságát adó fehérjéket, ami meggyengüléshez és végül repedéshez vezet.
További kockázati tényezők:
- Korábbi PPROM vagy koraszülés: Ha volt már ilyen esemény, a későbbi terhességeknél a kockázat jelentősen megnő.
- Dohányzás: A nikotin és egyéb toxinok gyengítik a burok szerkezetét és károsítják a szöveteket.
- Polihidramnion: Túl sok magzatvíz, ami túlfeszíti a burkot.
- Többes terhesség: Az ikrek vagy hármasok okozta méhfeszülés.
- Rövid méhnyak: A méhnyak hossza szorosan összefügg a koraszülés kockázatával.
- Invazív beavatkozások: Pl. amniocentézis vagy chorionboholy-mintavétel (bár ezek ritkán okoznak burokrepedést).
A burokrepedés tehát gyakran egy komplex folyamat végeredménye, ahol a mechanikai stressz és a biokémiai gyulladásos folyamatok együtt járnak, aláásva a burok természetes ellenállóképességét.
A diagnózis útvesztője: Hogyan ismerhető fel a burokrepedés?
A burokrepedés felismerése néha egyértelmű, máskor viszont rendkívül nehéz, különösen, ha a szivárgás csekély. A kismama általában hirtelen, nagy mennyiségű, meleg folyadék elfolyásáról számol be, amely nem állítható meg. Ez a folyadék általában színtelen vagy halványsárga, és jellegzetes, édeskés szagú, eltérően a vizelettől.
Azonban a magas repedések esetén csak kis mennyiségű, folyamatos csepegés tapasztalható, ami könnyen összekeverhető a terhesség alatt gyakori hüvelyi folyással vagy a stresszinkontinencia miatt fellépő vizeletszivárgással. Éppen ezért, ha a kismama a legkisebb gyanúval is él, azonnal orvoshoz kell fordulnia.
A kórházi diagnosztikai protokoll több lépcsőből áll:
- Anamnézis és fizikai vizsgálat: Az orvos megkérdezi a folyadék elfolyásának időpontját, mennyiségét és jellegét. Steril körülmények között spekulációs vizsgálatot végeznek.
- Nitrazine teszt: Ez a teszt a hüvelyváladék pH-értékét méri. A normál hüvelyváladék savas (alacsony pH), míg a magzatvíz lúgos (magas pH). Ha a Nitrazine papír kékre színeződik, az erősen valószínűsíti a magzatvíz jelenlétét.
- Fern teszt (Páfrány teszt): A hüvelyből vett mintát mikroszkóp alatt vizsgálják. Ha magzatvíz van jelen, az megszáradva jellegzetes, páfránylevélre emlékeztető kristályszerkezetet mutat a magas sótartalom miatt.
- Amnisure vagy más immunológiai tesztek: Ezek a modern tesztek a magzatvízben nagy koncentrációban lévő fehérjéket (pl. PAMG-1) mutatják ki, rendkívül nagy pontossággal.
Ha a burokrepedés bebizonyosodik, azonnal el kell kezdeni a monitorozást, figyelembe véve a terhesség aktuális hetét. A diagnózis felállítása nem csak arról szól, hogy megtörtént-e a repedés, hanem arról is, hogy mennyi magzatvíz maradt, és van-e már fertőzésre utaló jel.
A burokrepedés gyanúja esetén soha ne használjunk tampont, ne fürödjünk kádban, és kerüljük a szexuális együttlétet, hogy minimalizáljuk a fertőzés kockázatát, amíg az orvosi vizsgálat meg nem történik.
A magzatburok repedése a terhesség különböző szakaszaiban
A kezelés és a prognózis drámaian eltér a terhesség hetének függvényében. A magzatburok idő előtti repedése (PPROM) három fő kategóriába sorolható, amelyek mindegyike eltérő menedzsmentet igényel:
| Terhességi szakasz | Kockázatok | Fő kezelési stratégia |
|---|---|---|
| Pre-viabilitás (24. hét előtt) | Tüdőhypoplasia, súlyos fertőzés, magzati deformitások. | Hosszas hospitalizáció, intenzív monitorozás, tüneti kezelés. |
| Korai érettség (24–34. hét) | Koraszülés, légzési distressz szindróma, agyvérzés. | Látencia-antibiotikumok, szteroidok (tüdőérlelés), méhizom-lazítók. |
| Késői érettség (34–36. hét) | Kisebb koraszülési kockázat, de magasabb fertőzésveszély. | Szülés megindítása vagy rövid távú várakozás (expectant management). |
A pre-viabilitás kihívásai: 24. hét előtt
Ha a burokrepedés a 24. hét előtt történik, a helyzet rendkívül súlyos. Ezen a héten a magzat még nem életképes a méhen kívül, és a legnagyobb veszélyt a tüdőfejlődés leállása jelenti. A súlyos oligohydramnion (nagyon kevés magzatvíz) miatt a tüdő nem tud kitágulni, és nem fejlődnek ki az alveolusok. Ez szinte biztosan tüdőhypoplasiához vezet, ami a születés utáni halál legfőbb oka.
Ebben a korai szakaszban a cél a terhesség meghosszabbítása, a fertőzés megakadályozása és a magzatvíz pótlásának mérlegelése (amnioinfúzió), bár ez utóbbi még kísérleti fázisban van. A kismamának szigorú ágynyugalomra van szüksége, gyakran kórházi felügyelet mellett. A szülőknek rendkívül nehéz döntésekkel kell szembenézniük, mivel a hosszú távú prognózis a 22-23. héten történt PPROM esetén nagyon bizonytalan.
A kritikus időszak: Menedzsment 24 és 34 hét között
Ez az az időszak, ahol a modern szülészet a legnagyobb sikereket éri el a PPROM kezelésében. Itt az orvosoknak egy kényes egyensúlyt kell fenntartaniuk: megpróbálni minél tovább bent tartani a babát az anyaméhben a tüdő érése érdekében, miközben minimalizálni kell a fertőzés kockázatát.
A látencia meghosszabbítása és az antibiotikumok
Az egyik legfontosabb lépés a látencia, azaz a burokrepedés és a szülés megindulása közötti idő meghosszabbítása. Ezt elsősorban széles spektrumú antibiotikumok adásával érik el. Az antibiotikumok célja nem feltétlenül az, hogy lezárják a repedést, hanem hogy megakadályozzák a felszálló fertőzést, amely a méhbe juthat a hüvelyből. A tanulmányok igazolták, hogy egy 7-10 napos antibiotikum-kúra jelentősen meghosszabbítja a látencia időszakát, csökkentve ezzel a koraszülési arányt és a magzati morbiditást.
Szteroidok a tüdő éréséért
A 24. és 34. terhességi hét között a legfontosabb beavatkozás a kortikoszteroidok (pl. Dexamethason vagy Betamethason) adása az anyának. Ezek a szteroidok felgyorsítják a magzat tüdőjének érését, segítve a szörfaktáns termelődését. A szörfaktáns egy anyag, amely megakadályozza, hogy a tüdő légzőhólyagjai összeessenek a születés után. A szteroidok adása drámaian csökkenti a légzési distressz szindróma (RDS) súlyosságát és az újszülöttkori halálozást.
Bár a szteroidok teljes hatása 48 óra elteltével érvényesül, az orvosok általában azonnal beadatják a PPROM diagnózisa után, ha a várandósság ezen kritikus szakaszában van. Ezt a kezelést általában csak egyszer adják be a terhesség alatt.
A méhizom-lazítók szerepe
Néha a burokrepedés méhösszehúzódásokat indít el. Ilyenkor méhizom-lazítókat (tocolyticumokat) lehet alkalmazni, de csak rövid ideig (általában 48 órára), hogy időt nyerjenek a szteroidok kifejtésére és az anya esetleges átszállítására egy magasabb szintű ellátást biztosító centrumra. A tocolysis hosszú távú alkalmazása PPROM esetén vitatott, mivel növelheti a fertőzés kockázatát, és nem javítja jelentősen a hosszú távú kimenetelt.
Az idő előtti burokrepedés kezelése a 24-34. hét között egy kifinomult időzítésen alapuló stratégia: minden nap, amit a baba az anyaméhben tölt, növeli az esélyeit, de minden nap növeli a fertőzés kockázatát is.
A szülés küszöbén: A 34. hét utáni döntések

A 34. terhességi hét után a helyzet jelentősen megváltozik. Ekkorra a magzat tüdeje már általában kellően érett ahhoz, hogy a születés után megfelelően működjön, és a koraszüléssel járó súlyos kockázatok jelentősen csökkennek. Ebben a szakaszban a fő veszélyforrás a felszálló fertőzés, vagyis a chorioamnionitis.
A legtöbb szakmai irányelv azt javasolja, hogy a 34. hét utáni PPROM esetén a szülést rövid időn belül (általában 24-48 órán belül) meg kell indítani. A várakozás (expectant management) ebben a késői szakaszban már nem nyújt jelentős előnyt a magzatnak, de növeli az anyai és magzati fertőzés kockázatát.
A szülés megindítása általában méhszájérlelő gyógyszerekkel vagy oxitocin infúzióval történik. Természetesen, ha a burokrepedés után a szülés magától beindul, vagy a méhszáj már kedvező, az orvosok engedik a természetes folyamatot. A cél a gyors és biztonságos szülés, mielőtt a méh fertőzötté válna.
A legnagyobb veszély: A fertőzés és a chorioamnionitis
A magzatburok repedése megszünteti a magzatvíz steril környezetét védő fizikai gátat. Ez megnyitja az utat a hüvelyben és a végbélnyílás környékén élő baktériumok számára, hogy feljussanak a méhbe. Ha ezek a baktériumok elszaporodnak a magzatvízben és a méhlepényben, kialakul a chorioamnionitis, ami egy súlyos fertőzéses állapot.
A chorioamnionitis tünetei magukban foglalják az anyai lázat, a gyors pulzust, a méh érzékenységét és a kellemetlen szagú hüvelyi folyást. Ez az állapot azonnali beavatkozást igényel, mivel veszélyezteti mind az anyát (szeptikus sokk, méhvérzés), mind a magzatot (magzati distressz, újszülöttkori szepszis).
Ha a chorioamnionitis gyanúja felmerül, a szülést azonnal meg kell indítani, függetlenül a terhesség korától. Ebben az esetben már nem várnak a szteroidok hatásának beálltára, hanem intravénás antibiotikumokat adnak az anyának, és megkezdik a szülést. A fertőzött magzatvíz lenyelése vagy belélegzése miatt az újszülött is ki van téve a súlyos fertőzés veszélyének.
A magzati szepszis kockázata
A fertőzés a magzatot is elérheti a magzatvíz lenyelésén vagy a véráramon keresztül. A magzati szepszis (véráramfertőzés) a koraszülött csecsemők egyik vezető haláloka. A PPROM után született babákat rendkívül szigorúan monitorozzák, és gyakran profilaktikus antibiotikumokat kapnak a fertőzés megelőzésére.
A magzatvíz hiánya: Az oligohydramnion következményei
Miután a burok megrepedt, a magzatvíz folyamatosan szivárog. Ha a repedés nem záródik be, és a magzatvíz pótlása (amit a magzat vizelettermelése biztosít) nem tart lépést a veszteséggel, kialakul az oligohydramnion, azaz a magzatvíz súlyos hiánya.
A magzatvíz hiánya súlyos következményekkel jár, különösen, ha az a terhesség korai szakaszában következik be:
- Köldökzsinór kompresszió: A magzatvíz nélkül a köldökzsinór könnyebben összenyomódik, ami csökkenti az oxigén- és tápanyagellátást. Ez magzati distresszhez és szívfrekvencia-ingadozásokhoz vezethet.
- Tüdőhypoplasia: Ahogy már említettük, a magzatvíz szükséges a tüdő mechanikai tágításához. Hiánya esetén a tüdő nem fejlődik megfelelően.
- Magzati deformitások: Ha a magzatvíz hiánya miatt a méh fala szorosan körülveszi a magzatot, a magzat mozgása korlátozottá válik. Ez a hosszan tartó nyomás és mozgáshiány Potter-szindróma jellegű deformitásokat okozhat, mint például ízületi kontraktúrák, ferde láb vagy arcdeformitások.
A súlyos oligohydramnion kezelésére időnként alkalmaznak amnioinfúziót, ami steril sóoldat vagy Ringer-laktát oldat bejuttatását jelenti a méhbe ultrahang vezérléssel. Ez átmenetileg növelheti a magzatvíz mennyiségét, csökkentve a köldökzsinór kompresszióját, de a hatás általában rövid távú, és a fertőzés kockázatát is hordozza.
A magzatburok öngyógyító képessége: A repedés bezáródhat?
Bár ritkán, de előfordulhat, hogy egy kisebb, magasabban elhelyezkedő repedés a magzatburokon spontán bezáródik. Különösen igaz ez, ha a repedést valamilyen külső beavatkozás (pl. amniocentézis) okozta, és nem gyulladásos folyamat indította el. A burok szövetének van egy bizonyos fokú regenerációs képessége, és a magzatvíz folyamatos termelődése segíthet a repedés lezárásában.
Ez a jelenség az egyik oka annak, hogy az orvosok bizonyos esetekben (különösen a 24. hét előtt) a szigorú ágynyugalom mellett a várakozó álláspontot választják. Ha a folyadékszivárgás megáll, és az ultrahang vizsgálat azt mutatja, hogy a magzatvíz mennyisége normalizálódott, a terhesség folytatódhat, bár a kismamát továbbra is magas kockázatúnak tekintik.
A repedés bezáródásának esélye azonban jelentősen csökken, ha a repedés nagy, vagy ha a háttérben súlyos fertőzés áll. Az orvosoknak fel kell készülniük arra, hogy a repedés a legtöbb esetben nyitva marad, és a szülés előbb-utóbb megindul.
Élet a kórházban: A megfigyelés és a szigorú protokoll

A PPROM diagnózisa szinte mindig kórházi felvételt és szigorú megfigyelést von maga után, különösen a 34. hét előtt. Ez a hosszú távú hospitalizáció, amit „várakozó menedzsmentnek” neveznek, kritikus a magzat biztonsága szempontjából.
A kórházi protokoll elemei:
- Magzati monitorozás (CTG): Rendszeres, naponta többszöri ellenőrzés a magzati szívhangok és a méhösszehúzódások tekintetében. Ez segít felismerni a magzati distresszt vagy a beinduló szülést.
- Fertőzésmarkerek ellenőrzése: Rendszeres vérvétel (CRP, fehérvérsejtszám) a gyulladásos paraméterek követésére, ami a chorioamnionitis korai jele lehet.
- Ultrahangos vizsgálat: A magzatvíz mennyiségének (Amniotic Fluid Index – AFI) és a magzat növekedésének heti, vagy akár gyakoribb ellenőrzése.
- Ágynyugalom: Bár a teljes ágynyugalom hatékonysága vitatott, a fizikai aktivitás korlátozása javasolt a további folyadékvesztés és a méhnyak irritációjának elkerülése végett.
Ez az időszak pszichésen rendkívül megterhelő lehet. A kismamák gyakran érzik magukat tehetetlennek és szorongónak, ami megköveteli a megfelelő pszichológiai támogatást is. A kórházi személyzet feladata, hogy ne csak orvosi, hanem emberi támogatást is nyújtson ebben a bizonytalan időszakban.
A kismama lelki terhe: Megküzdés a bizonytalansággal
A PPROM diagnózisa általában sokkhatásként éri a kismamát. A hirtelen jött fenyegetés, a tervezett szülésmenet felborulása és a hosszú hetekig tartó kórházi ágynyugalom komoly pszichés terhet ró a várandós nőre és a családjára. A leggyakoribb érzések a félelem, a bűntudat, a tehetetlenség és a szorongás.
Gyakran merül fel a kérdés: „Mit csináltam rosszul?” Fontos hangsúlyozni, hogy a PPROM legtöbbször nem a kismama hibája, hanem biológiai és anatómiai tényezők összejátszása. A bűntudat elkerülése érdekében elengedhetetlen a nyílt kommunikáció az orvosokkal és a szülésznőkkel.
Az érzelmi megküzdés stratégiái:
- Információ: Az orvosi protokollok és a baba állapotának pontos ismerete csökkenti a bizonytalanságot.
- Kapcsolattartás: Rendszeres látogatások, videóhívások a családdal és a barátokkal segítenek a bezártság érzésének enyhítésében.
- Struktúra: A kórházi napok strukturálása, olvasás, kézműves tevékenységek vagy online tanulás segíthet az idő múlásában.
- Pszichológiai segítség: Ne féljünk segítséget kérni pszichológustól vagy szociális munkástól, akik a kórházi ellátás részét képezik.
A cél, hogy a kismama a passzív áldozat helyett aktív résztvevője legyen a kezelési folyamatnak, amennyire ez lehetséges. Az anya nyugodt állapota közvetve segítheti a magzatot is.
A koraszülés utáni ellátás: Mire számíthatunk?
Ha a PPROM miatt a baba koraszülöttként jön világra, a kezelés a Neonatális Intenzív Osztályon (NICU) folytatódik. A koraszülöttség mértékétől függően a babának szüksége lehet légzéstámogatásra, táplálási segítségre és fertőzések elleni kezelésre.
A PPROM-mal összefüggő koraszülések esetén a leggyakoribb kihívások:
- Légzési problémák: Főleg RDS és krónikus tüdőbetegség (BPD), különösen, ha a szteroidok hatása nem tudott érvényesülni.
- Intracranialis vérzés (agyi vérzés): A nagyon korán született babáknál nagyobb a kockázata.
- Fertőzések: A magzati szepszis utókezelése.
- Necrotizáló enterocolitis (NEC): Súlyos bélbetegség, ami gyakrabban fordul elő koraszülötteknél.
A hosszú távú prognózis szorosan összefügg a terhességi korral. A 32. hét után született babák többsége hosszú távon egészségesen fejlődik, míg a 24-28. hét között születettek esetében a neurológiai problémák (pl. cerebrális parézis) kockázata magasabb. A szülőknek fel kell készülniük egy hosszú, érzelmileg megterhelő NICU-s időszakra.
A magzatburok repedésének megelőzése: Lehetséges?
Mivel a PPROM okai sokrétűek, teljes megelőzés nem létezik. Azonban a kockázat csökkenthető a kockázati tényezők megfelelő kezelésével. A megelőzés két fő területre fókuszál: a fertőzések kezelésére és a méhnyak állapotának javítására.
Fertőzések szűrése és kezelése
A terhesség alatti rendszeres szűrés a hüvelyi és húgyúti fertőzésekre alapvető. A bakteriális vaginózis (BV) az egyik leggyakoribb ok, ami PPROM-hoz vezethet. Az időben történő felismerés és antibiotikumos kezelés csökkentheti a burokrepedés esélyét.
Progeszteron terápia
Ha a kismamának korábban volt már koraszülése, vagy ultrahanggal rövid méhnyakat mérnek, az orvos javasolhatja a progeszteron hormonpótló terápiát. A progeszteron injekció vagy hüvelyi kúp formájában stabilizálhatja a méhnyakat és csökkentheti a koraszülés és a PPROM kockázatát a magas kockázatú populációban.
Cerclage
Bizonyos esetekben, amikor a méhnyak elégtelen (incompetens) és ez vezet a burokrepedéshez (általában a terhesség második trimeszterében), méhnyakzáró műtétet (cerclage) végezhetnek. Ez egy varratot jelent a méhnyakon, amely mechanikailag zárja a nyílást, megakadályozva a burok kiboltosulását és repedését.
Fontos hangsúlyozni, hogy ezek a beavatkozások a magas kockázatú kismamáknak szólnak. Az alacsony kockázatú terhességek esetében a megfelelő higiénia, a dohányzás kerülése és az egészséges életmód a legjobb védelem.
Tények és tévhitek a burokrepedés körül
A burokrepedés körüli bizonytalanság rengeteg tévhitet szül. Kismamaként fontos, hogy a hiteles, szakmai információkra támaszkodjunk.
Tévhit: A magzatburok repedése mindig hirtelen, nagy mennyiségű vízzel jár.
Tény: Bár ez a leggyakoribb forgatókönyv, a magas repedések esetén csak csepegés tapasztalható. Ezért minden esetben, ha a fehérnemű indokolatlanul nedvesedik, orvosi vizsgálat szükséges.
Tévhit: Ha a burok megreped, a szülésnek azonnal meg kell indulnia.
Tény: Különösen a korai szakaszban (PPROM) a burokrepedés és a szülés megindulása között napok, sőt hetek is eltelhetnek (látencia idő). A cél az orvosi felügyelet alatt lévő várakozás, hogy a baba elérje a lehető legjobb érettségi fokot.
Tévhit: A magzatvíznek a vizelettel ellentétben nincs szaga.
Tény: A magzatvíznek jellegzetes, enyhén édeskés szaga van, ami segít megkülönböztetni a szagtalan vagy ammónia szagú vizelettől. A szag azonban önmagában nem elegendő a diagnózishoz.
Tévhit: A szexuális együttlét vagy a nehéz fizikai munka okozza a burokrepedést.
Tény: Normál terhesség esetén a magzatburok rendkívül ellenálló. Repedését nem a normál tevékenységek okozzák, hanem a burok gyulladásos gyengülése vagy a méhnyak elégtelensége. Burokrepedés gyanúja esetén azonban a szexet kerülni kell a fertőzésveszély miatt.
Összegzés és a következő lépések
A magzatburok egy komplex védelmi rendszer, melynek integritása alapvető a magzat egészséges fejlődéséhez. Amikor ez a rendszer idő előtt megsérül, az anya és a baba komoly kihívások elé néz. A modern orvostudomány azonban kifinomult protokollokkal rendelkezik a PPROM kezelésére, amelyek magukban foglalják az antibiotikumokat, a tüdőérlelő szteroidokat és a szigorú monitorozást.
A legfontosabb üzenet a várandós kismamák felé: Ismerd fel a tüneteket, és a legkisebb gyanú esetén is fordulj azonnal orvoshoz. A gyors diagnózis és a megfelelő időzítésű beavatkozás kulcsfontosságú lehet a magzat kimenetelének javításában. A bizonytalanság idején pedig támaszkodj a szakemberekre és a családodra, bízva abban, hogy a gondos ellátás és a türelem meghozza gyümölcsét.
Gyakran ismételt kérdések a magzatburok repedésével és kezelésével kapcsolatban
-
💧 Honnan tudhatom biztosan, hogy magzatvíz szivárog és nem vizelet?
-
A magzatvíz általában színtelen, tiszta vagy enyhén rózsaszínes, és jellegzetes, enyhén édeskés szagú. Ezzel szemben a vizeletnek általában ammónia szaga van, és sárgásabb. A magzatvíz szivárgása általában folyamatos, és nem állítható meg a medenceizmok szorításával, ellentétben a stresszinkontinenciával. Ha bizonytalan vagy, azonnal fordulj orvoshoz, aki Nitrazine vagy Amnisure teszttel tudja megerősíteni a magzatvíz jelenlétét.
-
🌡️ Mi az a chorioamnionitis, és miért olyan veszélyes?
-
A chorioamnionitis a magzatvíz és a magzatburok bakteriális fertőzése. Veszélyes, mert a baktériumok a véráramba jutva súlyos anyai szeptikus állapotot, valamint magzati szepszist (véráramfertőzést) okozhatnak, ami életveszélyes lehet. Tünetei közé tartozik az anyai láz, a gyors pulzus és a méh érzékenysége. Ha a fertőzés kialakul, azonnali szülésmegindításra van szükség, függetlenül a terhességi kortól.
-
💉 Mikor kapok szteroid injekciót a tüdőérlelés céljából?
-
A kortikoszteroid injekciókat (tüdőérlelés) általában a 24. és 34. terhességi hét között adják be, ha fennáll a koraszülés kockázata, beleértve a PPROM-ot is. A szteroidok felgyorsítják a magzat tüdejében a szörfaktáns termelődését, ami jelentősen csökkenti a légzési distressz szindróma súlyosságát és az újszülött halálozási arányát. A teljes hatás eléréséhez 48 óra szükséges.
-
🛌 Tényleg segíthet az ágynyugalom, ha elfolyt a magzatvíz?
-
Bár a teljes ágynyugalom hatékonysága PPROM esetén nem teljesen bizonyított, a szigorú pihenés és a fizikai aktivitás minimalizálása javasolt. Ez csökkenti a nyomást a méhnyakon és a burokrepedés helyén, potenciálisan segítve egy kisebb repedés bezáródását, és minimalizálva a további folyadékvesztést. Emellett segít megelőzni a köldökzsinór előreesését, ami egy ritka, de életveszélyes szövődmény.
-
🗓️ Mennyi ideig várhatunk a szülés megindításával a burokrepedés után?
-
Ez a terhesség korától függ. A 34. hét után a fertőzés kockázata miatt általában 24-48 órán belül megindítják a szülést. A 24-34. hét között az orvosok gyakran heteket várnak (várakozó menedzsment) antibiotikumos védelem mellett, hogy időt nyerjenek a tüdőérleléshez. 24. hét előtt a várakozás hetekig tarthat, de a prognózis nagyon bizonytalan a tüdőhypoplasia miatt.
-
🦠 Milyen szerepet játszanak a fertőzések a burokrepedésben?
-
A fertőzések (különösen a hüvelyi fertőzések, mint a bakteriális vaginózis) a PPROM vezető okai. A baktériumok gyulladásos választ váltanak ki, és olyan enzimeket termelnek, amelyek lebontják a magzatburok kollagénjét és fehérjéit, meggyengítve azt. Ezért a terhesség alatti fertőzéses szűrés és kezelés kiemelten fontos a megelőzés szempontjából.
-
💦 Lehet-e pótolni a magzatvizet, ha elfolyt?
-
Igen, létezik az amnioinfúzió, amikor steril folyadékot juttatnak be a méhbe. Ezt a módszert általában a szülés alatt alkalmazzák, ha a köldökzsinór kompressziója miatt a magzat szívhangja lelassul. A PPROM kezelésében, különösen a korai szakaszban, kísérleti jelleggel alkalmazzák a tüdőfejlődés támogatására, de a fertőzés kockázata és a beavatkozás invazív jellege miatt nem rutineljárás.
Amikor egy nő megtudja, hogy babát vár, azonnal egyfajta védőburokba vonja magát, tele álmokkal és reményekkel. De van egy másik, valóságos védőburok is, amely a természet legcsodálatosabb mérnöki alkotása: a magzatburok. Ez a vékony, de rendkívül ellenálló hártya, amely a magzatvizet és a fejlődő életet körbeveszi, sokkal több, mint egy egyszerű tartály. Ez a méhen belüli élet alapvető feltétele, a baba első otthona, ahol a hőmérséklet, a tápanyagellátás és a mozgástér tökéletesen szabályozott. De mi történik, ha ez a tökéletes egyensúly megbomlik, és a burok idő előtt feladja a szolgálatot? Ez a kérdés minden várandós kismamát nyugtalanít, hiszen a burokrepedés nem csak a szülés közeledtét jelezheti, hanem komoly kihívások elé állíthatja az anyát és a magzatot egyaránt, különösen, ha az a terhesség korai szakaszában következik be.
Az élet bölcsője: A magzatburok anatómiája és felépítése
A magzatburok nem egyetlen rétegből áll, hanem két, egymással szorosan összetapadó hártyából: a belső amnionból és a külső chorionból. Ezek a rétegek együtt alkotják azt a zsákot, amely megtelik a létfontosságú magzatvízzel. Az amnion közvetlenül a magzatot és a magzatvizet veszi körül, rendkívül ellenálló, de rugalmas. A chorion a méh falához tapad, segítve a tápanyagok és a salakanyagok cseréjét, és a méhlepénnyel együttműködve biztosítja a baba számára a megfelelő környezetet.
A magzatburok kialakulása már a terhesség nagyon korai szakaszában, a fogantatást követő napokban megkezdődik. Ez a kettős rétegű struktúra biztosítja, hogy a magzatvíz, amely kezdetben főként az anyai vér plazmájából származik, később pedig a baba vizeletéből és a tüdőváladékából áll össze, zárt rendszerben maradjon. A burok vastagsága és ereje a terhesség előrehaladtával nő, egészen addig, amíg a szülés megindulásakor, vagy ahhoz közeli időpontban, mechanikai vagy biokémiai okokból meg nem reped.
A magzatburok a természet legprecízebb védelmi rendszere. Nem csupán egy vízzel teli zsák, hanem egy aktív biológiai egység, amely szabályozza a folyadék mennyiségét és összetételét, biztosítva a magzat számára az optimális fejlődést.
A magzatvíz dinamikus világa: Szerepe a fejlődésben

A magzatburok fő funkciója a magzatvíz megtartása. De miért olyan létfontosságú ez a folyadék? A magzatvíz szerepe sokrétű, és messze túlmutat a puszta hidraulikus védelem biztosításán. Először is, mechanikai védelmet nyújt: tompítja a külső ütések hatását, és védi a köldökzsinórt a nyomástól, ami létfontosságú az oxigénellátás szempontjából.
Másodszor, a magzatvíz biztosítja a hőszabályozást. Állandó, optimális hőmérsékletet tart fenn, függetlenül az anya környezeti hőmérsékletének kisebb ingadozásaitól. Ez kritikus a magzat anyagcseréjéhez és sejtjeinek működéséhez.
Harmadszor, és talán a legfontosabb, a magzatvíz elengedhetetlen a magzati mozgás és a csontváz fejlődéséhez. A magzat korlátok nélkül lebeghet és mozoghat, ami elengedhetetlen az izmok és ízületek megfelelő fejlődéséhez. Ezen túlmenően, a megfelelő mennyiségű magzatvíz kritikus a tüdő fejlődéséhez. A baba folyamatosan „lélegzi” be és ki a magzatvizet, ami segít a tüdő légzőhólyagjainak, az alveolusoknak a kitágulásában és érésében. Ha a magzatvíz mennyisége túl kevés (oligohydramnion), súlyos tüdőhypoplasia (alulfejlettség) alakulhat ki, ami életveszélyes lehet a születés után.
Végül, a magzatvíz szerves része a magzat táplálkozásának és emésztésének. A baba iszik a magzatvízből, ami segít a nyelőcső és a gyomor-bél traktus fejlődésében. Ez a folyamatos cserélődés biztosítja, hogy a folyadék friss maradjon és megfelelő mennyiségű növekedési faktort, hormont és immunanyagot tartalmazzon.
A magzatburok belső anatómiája: Az amnion és a chorion finomszerkezete
A magzatburok két rétege, az amnion és a chorion, bár szorosan együttműködnek, anatómiailag és funkcionálisan is különböznek. Az amnion a magzathoz közelebb eső réteg, amely egyetlen rétegű, köbös epitélium sejtekből áll. Ezek a sejtek nem pusztán passzív hártyát képeznek, hanem aktívan részt vesznek a magzatvíz összetételének szabályozásában, ionokat és vizet szállítva. Az amnion epitéliuma alatt egy vastag bazális membrán és egy kollagénben gazdag réteg található, ami adja a burok mechanikai szilárdságát.
A chorion a külső réteg, amely a decidua (a méh nyálkahártyája a terhesség alatt) felé néz. A chorion sokkal vastagabb, több sejt- és kollagénrétegből áll, és kritikus szerepet játszik a méh falához való tapadásban. A chorion és az amnion között található réteg a terhesség előrehaladtával elvékonyodik, és a két burok szorosan összetapad, általában a 16. terhességi hét körül. Ez a szoros kapcsolat biztosítja a burok egységes védelmi funkcióját.
A burok szilárdsága kulcsfontosságú. A burok szakítószilárdságát elsősorban a kollagén rostok biztosítják. A burokrepedés (PROM) hátterében gyakran éppen ezen kollagén rostok lebomlása áll, amit gyulladásos citokinek és enzimek (például metalloproteinázok) okoznak. Ezek az enzimek a fertőzés következtében aktiválódnak, gyengítve a burok szerkezetét.
A magzatvíz biokémiája: Több mint sós víz
A magzatvíz nem egyszerű oldat, hanem egy komplex biológiai folyadék, amely folyamatosan cserélődik. A terhesség elején főként ultrafiltrátum, de a második trimesztertől kezdve a magzat vizelete, tüdőváladéka és a buroksejtek váladéka adja a fő részét. A folyadék mennyisége a terhesség alatt folyamatosan növekszik, a 34-36. hét körül éri el a csúcsát (kb. 800-1000 ml), majd a terminus közeledtével csökken.
A magzatvíz összetétele létfontosságú. Tartalmazza a magzati sejteket, amelyeket az orvosok genetikai vizsgálatokhoz (amniocentézis) használnak, de tartalmazza a magzat növekedési faktorait, hormonokat, proteíneket, glükózt, és elektrolitokat is. A magzatvíz dinamikája azt jelenti, hogy a teljes mennyiség néhány óránként kicserélődik, részben az anyai véráramba való felszívódás, részben pedig a magzat általi nyelés és vizeletkiválasztás révén.
Amikor a burok megreped, ez a dinamikus egyensúly felborul. A folyadékvesztés nem csupán a térfogatot csökkenti (oligohydramnion), hanem megváltoztatja a magzatvíz koncentrációját is, ami hatással lehet a magzati tüdő és vese fejlődésére.
Az idő előtti burokrepedés (PROM) orvosi definíciója
Amikor a magzatburok még a szülés megindulása előtt, de a terhesség időben történő, normális lezajlása közben megreped, azt orvosi nyelven Premature Rupture of Membranes (PROM) néven ismerjük. Ez azt jelenti, hogy a hártyák megrepedtek a méhszáj kitágulása előtt. A valódi aggodalom akkor merül fel, ha ez a folyamat jóval a terminus, vagyis a 37. terhességi hét előtt következik be. Ezt nevezzük Preterm Premature Rupture of Membranes (PPROM)-nak, vagyis koraszülést megelőző idő előtti burokrepedésnek.
A PPROM az egyik leggyakoribb oka az idő előtti szülésnek, és jelentősen növeli a csecsemő halálozási és morbiditási arányát. A kimenetel szempontjából kritikus tényező, hogy a burokrepedés hányadik terhességi héten történik. Minél korábban, annál nagyobb a kockázat, főleg a fertőzések és a tüdő éretlensége miatt.
Az orvostudomány különbséget tesz a burokrepedés mértékében is. Lehet szó egy nagymértékű, hirtelen folyadékvesztéssel járó repedésről, amikor a magzatvíz nagy része azonnal elfolyik, vagy egy apró, magasabban elhelyezkedő repedésről, az úgynevezett magas repedésről, amely csak csepegést okoz. Ez utóbbi sokkal nehezebben diagnosztizálható, és gyakran összetévesztik vizeletszivárgással vagy hüvelyi folyással.
Mi okozza a magzatburok idő előtti megrepedését? A gyulladásos kaszkád
A PPROM pontos oka gyakran ismeretlen, ami különösen frusztrálóvá teszi a kezelést. Azonban a kutatások számos kockázati tényezőt és lehetséges kiváltó okot azonosítottak, amelyek nagy része a fertőzésekhez köthető. A hüvelyi vagy méhnyaki fertőzések (például bakteriális vaginózis, chlamydia, gonorrhoea) gyulladást okoznak, ami gyengíti a burok kollagén szerkezetét.
A méhen belüli fertőzés (chorioamnionitis) és az alsó genitális traktus fertőzései felelnek a PPROM esetek jelentős részéért. A baktériumok által termelt enzimek, különösen a proteázok és kollagenázok, lebontják a burok szilárdságát adó fehérjéket, ami meggyengüléshez és végül repedéshez vezet. Ezt a folyamatot nevezzük gyulladásos kaszkádnak: a baktériumok aktiválják az immunrendszert, az immunsejtek gyulladásos citokineket termelnek, amelyek pedig beindítják a kollagénbontó enzimeket. Ez a folyamat nem csak a burok, hanem a méhnyak érését és tágulását is elősegíti.
További kockázati tényezők:
- Korábbi PPROM vagy koraszülés: Ha volt már ilyen esemény, a későbbi terhességeknél a kockázat jelentősen megnő.
- Dohányzás: A nikotin és egyéb toxinok gyengítik a burok szerkezetét és károsítják a szöveteket.
- Polihidramnion: Túl sok magzatvíz, ami túlfeszíti a burkot.
- Többes terhesség: Az ikrek vagy hármasok okozta méhfeszülés.
- Rövid méhnyak: A méhnyak hossza szorosan összefügg a koraszülés kockázatával.
- Invazív beavatkozások: Pl. amniocentézis vagy chorionboholy-mintavétel (bár ezek ritkán okoznak burokrepedést).
A burokrepedés tehát gyakran egy komplex folyamat végeredménye, ahol a mechanikai stressz és a biokémiai gyulladásos folyamatok együtt járnak, aláásva a burok természetes ellenállóképességét.
A diagnózis útvesztője: Hogyan ismerhető fel a burokrepedés?
A burokrepedés felismerése néha egyértelmű, máskor viszont rendkívül nehéz, különösen, ha a szivárgás csekély. A kismama általában hirtelen, nagy mennyiségű, meleg folyadék elfolyásáról számol be, amely nem állítható meg. Ez a folyadék általában színtelen vagy halványsárga, és jellegzetes, édeskés szagú, eltérően a vizelettől.
Azonban a magas repedések esetén csak kis mennyiségű, folyamatos csepegés tapasztalható, ami könnyen összekeverhető a terhesség alatt gyakori hüvelyi folyással vagy a stresszinkontinencia miatt fellépő vizeletszivárgással. Éppen ezért, ha a kismama a legkisebb gyanúval is él, azonnal orvoshoz kell fordulnia.
A kórházi diagnosztikai protokoll több lépcsőből áll:
- Anamnézis és fizikai vizsgálat: Az orvos megkérdezi a folyadék elfolyásának időpontját, mennyiségét és jellegét. Steril körülmények között spekulációs vizsgálatot végeznek.
- Nitrazine teszt: Ez a teszt a hüvelyváladék pH-értékét méri. A normál hüvelyváladék savas (alacsony pH), míg a magzatvíz lúgos (magas pH). Ha a Nitrazine papír kékre színeződik, az erősen valószínűsíti a magzatvíz jelenlétét.
- Fern teszt (Páfrány teszt): A hüvelyből vett mintát mikroszkóp alatt vizsgálják. Ha magzatvíz van jelen, az megszáradva jellegzetes, páfránylevélre emlékeztető kristályszerkezetet mutat a magas sótartalom miatt.
- Amnisure vagy más immunológiai tesztek: Ezek a modern tesztek a magzatvízben nagy koncentrációban lévő fehérjéket (pl. PAMG-1 – Placental Alpha Microglobulin-1) mutatják ki, rendkívül nagy pontossággal. Ezek a gyors tesztek segítik a gyors és megbízható diagnózist, különösen a nehezen megítélhető esetekben.
Ha a burokrepedés bebizonyosodik, azonnal el kell kezdeni a monitorozást, figyelembe véve a terhesség aktuális hetét. A diagnózis felállítása nem csak arról szól, hogy megtörtént-e a repedés, hanem arról is, hogy mennyi magzatvíz maradt, és van-e már fertőzésre utaló jel.
A burokrepedés gyanúja esetén soha ne használjunk tampont, ne fürödjünk kádban, és kerüljük a szexuális együttlétet, hogy minimalizáljuk a fertőzés kockázatát, amíg az orvosi vizsgálat meg nem történik.
A magzatburok repedése a terhesség különböző szakaszaiban
A kezelés és a prognózis drámaian eltér a terhesség hetének függvényében. A magzatburok idő előtti repedése (PPROM) három fő kategóriába sorolható, amelyek mindegyike eltérő menedzsmentet igényel:
| Terhességi szakasz | Kockázatok | Fő kezelési stratégia |
|---|---|---|
| Pre-viabilitás (24. hét előtt) | Tüdőhypoplasia, súlyos fertőzés, magzati deformitások. | Hosszas hospitalizáció, intenzív monitorozás, tüneti kezelés. |
| Korai érettség (24–34. hét) | Koraszülés, légzési distressz szindróma, agyvérzés. | Látencia-antibiotikumok, szteroidok (tüdőérlelés), méhizom-lazítók. |
| Késői érettség (34–36. hét) | Kisebb koraszülési kockázat, de magasabb fertőzésveszély. | Szülés megindítása vagy rövid távú várakozás (expectant management). |
A pre-viabilitás kihívásai: 24. hét előtt
Ha a burokrepedés a 24. hét előtt történik, a helyzet rendkívül súlyos. Ezen a héten a magzat még nem életképes a méhen kívül, és a legnagyobb veszélyt a tüdőfejlődés leállása jelenti. A súlyos oligohydramnion (nagyon kevés magzatvíz) miatt a tüdő nem tud kitágulni, és nem fejlődnek ki az alveolusok. Ez szinte biztosan tüdőhypoplasiához vezet, ami a születés utáni halál legfőbb oka. A tüdőhypoplasia súlyossága fordítottan arányos a repedés idejével: minél korábban történik, annál rosszabb a prognózis.
Ebben a korai szakaszban a cél a terhesség meghosszabbítása, a fertőzés megakadályozása és a magzatvíz pótlásának mérlegelése (amnioinfúzió), bár ez utóbbi még kísérleti fázisban van, és gyakran csak átmeneti megoldást nyújt a tüdőfejlődés támogatására. A kismamának szigorú ágynyugalomra van szüksége, gyakran kórházi felügyelet mellett. A szülőknek rendkívül nehéz döntésekkel kell szembenézniük, mivel a hosszú távú prognózis a 22-23. héten történt PPROM esetén nagyon bizonytalan, és a súlyos fogyatékosság kockázata igen magas.
A szülészorvosoknak ebben a szakaszban részletesen tájékoztatniuk kell a családot a lehetséges kimenetelekről, beleértve a spontán vetélés nagy kockázatát, a fertőzés veszélyét, és az etikai dilemmákat az életmentő beavatkozások megkezdésével kapcsolatban, ha a szülés megindulna.
A kritikus időszak: Menedzsment 24 és 34 hét között
Ez az az időszak, ahol a modern szülészet a legnagyobb sikereket éri el a PPROM kezelésében. Itt az orvosoknak egy kényes egyensúlyt kell fenntartaniuk: megpróbálni minél tovább bent tartani a babát az anyaméhben a tüdő érése érdekében, miközben minimalizálni kell a fertőzés kockázatát.
A látencia meghosszabbítása és az antibiotikumok
Az egyik legfontosabb lépés a látencia, azaz a burokrepedés és a szülés megindulása közötti idő meghosszabbítása. Ezt elsősorban széles spektrumú antibiotikumok adásával érik el. Az antibiotikumok célja nem feltétlenül az, hogy lezárják a repedést, hanem hogy megakadályozzák a felszálló fertőzést, amely a méhbe juthat a hüvelyből. A tanulmányok igazolták, hogy egy 7-10 napos antibiotikum-kúra jelentősen meghosszabbítja a látencia időszakát, csökkentve ezzel a koraszülési arányt és a magzati morbiditást. A leggyakrabban alkalmazott kombináció az intravénás ampicillin és erythromycin, majd ezt követi az orális amoxicillin és erythromycin. Ez a protokoll csökkenti a chorioamnionitis kialakulásának esélyét és a magzati fertőzést.
Szteroidok a tüdő éréséért
A 24. és 34. terhességi hét között a legfontosabb beavatkozás a kortikoszteroidok (pl. Dexamethason vagy Betamethason) adása az anyának. Ezek a szteroidok felgyorsítják a magzat tüdőjének érését, segítve a szörfaktáns termelődését. A szörfaktáns egy anyag, amely megakadályozza, hogy a tüdő légzőhólyagjai összeessenek a születés után. A szteroidok adása drámaian csökkenti a légzési distressz szindróma (RDS) súlyosságát és az újszülöttkori halálozást. Bár a szteroidok teljes hatása 48 óra elteltével érvényesül, az orvosok általában azonnal beadatják a PPROM diagnózisa után, ha a várandósság ezen kritikus szakaszában van. Ezt a kezelést általában csak egyszer adják be a terhesség alatt, bár bizonyos esetekben (ha 7 nap eltelt, és a baba még mindig koraszülött) felmerülhet egy második kúra lehetősége.
A méhizom-lazítók szerepe és korlátai
Néha a burokrepedés méhösszehúzódásokat indít el. Ilyenkor méhizom-lazítókat (tocolyticumokat) lehet alkalmazni, de csak rövid ideig (általában 48 órára), hogy időt nyerjenek a szteroidok kifejtésére és az anya esetleges átszállítására egy magasabb szintű ellátást biztosító centrumra. A tocolysis hosszú távú alkalmazása PPROM esetén vitatott, mivel növelheti a fertőzés kockázatát, és nem javítja jelentősen a hosszú távú kimenetelt. Ha a méhösszehúzódások erősek, a tocolyticumok segíthetnek a szülés elodázásában, de a fertőzés jeleinek megjelenése esetén azonnal le kell állítani a használatukat.
Az idő előtti burokrepedés kezelése a 24-34. hét között egy kifinomult időzítésen alapuló stratégia: minden nap, amit a baba az anyaméhben tölt, növeli az esélyeit, de minden nap növeli a fertőzés kockázatát is.
A szülés küszöbén: A 34. hét utáni döntések

A 34. terhességi hét után a helyzet jelentősen megváltozik. Ekkorra a magzat tüdeje már általában kellően érett ahhoz, hogy a születés után megfelelően működjön, és a koraszüléssel járó súlyos kockázatok jelentősen csökkennek. Ebben a szakaszban a fő veszélyforrás a felszálló fertőzés, vagyis a chorioamnionitis.
A legtöbb szakmai irányelv azt javasolja, hogy a 34. hét utáni PPROM esetén a szülést rövid időn belül (általában 24-48 órán belül) meg kell indítani. A várakozás (expectant management) ebben a késői szakaszban már nem nyújt jelentős előnyt a magzatnak, de növeli az anyai és magzati fertőzés kockázatát. A szülés megindítását a fertőzésveszély minimalizálása érdekében preferálják a várakozással szemben.
A szülés megindítása általában méhszájérlelő gyógyszerekkel vagy oxitocin infúzióval történik. Természetesen, ha a burokrepedés után a szülés magától beindul, vagy a méhszáj már kedvező, az orvosok engedik a természetes folyamatot. A cél a gyors és biztonságos szülés, mielőtt a méh fertőzötté válna. A császármetszés csak akkor indokolt, ha a magzat distressz jeleit mutatja, vagy ha egyéb szülészeti indok áll fenn (pl. fekvési rendellenesség).
A legnagyobb veszély: A fertőzés és a chorioamnionitis részletes vizsgálata
A magzatburok repedése megszünteti a magzatvíz steril környezetét védő fizikai gátat. Ez megnyitja az utat a hüvelyben és a végbélnyílás környékén élő baktériumok számára, hogy feljussanak a méhbe. Ha ezek a baktériumok elszaporodnak a magzatvízben és a méhlepényben, kialakul a chorioamnionitis, ami egy súlyos fertőzéses állapot.
A chorioamnionitis tünetei magukban foglalják az anyai lázat (több mint 37,8°C), a gyors pulzust (több mint 100/perc), a méh érzékenységét és a kellemetlen szagú hüvelyi folyást. A laboratóriumi eredmények is alátámasztják a diagnózist (magas fehérvérsejtszám, emelkedett CRP). Fontos tudni, hogy a chorioamnionitis néha csak a szülés után derül ki (hisztológiai chorioamnionitis), de a klinikai diagnózis felállításakor azonnali lépésekre van szükség.
Ez az állapot azonnali beavatkozást igényel, mivel veszélyezteti mind az anyát (szeptikus sokk, méhvérzés), mind a magzatot (magzati distressz, újszülöttkori szepszis). Ha a chorioamnionitis gyanúja felmerül, a szülést azonnal meg kell indítani, függetlenül a terhesség korától. Ebben az esetben már nem várnak a szteroidok hatásának beálltára, hanem intravénás antibiotikumokat adnak az anyának, és megkezdik a szülést. A fertőzött magzatvíz lenyelése vagy belélegzése miatt az újszülött is ki van téve a súlyos fertőzés veszélyének.
A magzati szepszis és a hosszú távú kockázatok
A fertőzés a magzatot is elérheti a magzatvíz lenyelésén vagy a véráramon keresztül. A magzati szepszis (véráramfertőzés) a koraszülött csecsemők egyik vezető haláloka. A PPROM után született babákat rendkívül szigorúan monitorozzák, és gyakran profilaktikus antibiotikumokat kapnak a fertőzés megelőzésére. A fertőzés nem csak a csecsemő azonnali állapotát rontja, hanem növeli a hosszú távú neurológiai károsodás (például agyi bénulás) kockázatát is, különösen, ha a gyulladásos folyamatok már hosszabb ideje zajlanak a méhben.
A magzatvíz hiánya: Az oligohydramnion következményei
Miután a burok megrepedt, a magzatvíz folyamatosan szivárog. Ha a repedés nem záródik be, és a magzatvíz pótlása (amit a magzat vizelettermelése biztosít) nem tart lépést a veszteséggel, kialakul az oligohydramnion, azaz a magzatvíz súlyos hiánya. Ezt az állapotot ultrahanggal mérik, az Amniotic Fluid Index (AFI) vagy a legnagyobb magzatvíz zseb (MVP) alapján.
A magzatvíz hiánya súlyos következményekkel jár, különösen, ha az a terhesség korai szakaszában következik be:
- Köldökzsinór kompresszió: A magzatvíz nélkül a köldökzsinór könnyebben összenyomódik, ami csökkenti az oxigén- és tápanyagellátást. Ez magzati distresszhez és szívfrekvencia-ingadozásokhoz vezethet. A méhen belüli növekedési retardáció (IUGR) is gyakrabban fordul elő.
- Tüdőhypoplasia: Ahogy már említettük, a magzatvíz szükséges a tüdő mechanikai tágításához. Hiánya esetén a tüdő nem fejlődik megfelelően. Ez a kockázat a 24. hét előtt a legnagyobb.
- Magzati deformitások: Ha a magzatvíz hiánya miatt a méh fala szorosan körülveszi a magzatot, a magzat mozgása korlátozottá válik. Ez a hosszan tartó nyomás és mozgáshiány Potter-szindróma jellegű deformitásokat okozhat, mint például ízületi kontraktúrák, ferde láb vagy arcdeformitások.
A súlyos oligohydramnion kezelésére időnként alkalmaznak amnioinfúziót, ami steril sóoldat vagy Ringer-laktát oldat bejuttatását jelenti a méhbe ultrahang vezérléssel. Ez átmenetileg növelheti a magzatvíz mennyiségét, csökkentve a köldökzsinór kompresszióját, de a hatás általában rövid távú, és a fertőzés kockázatát is hordozza. A jelenlegi kutatások az ismételt amnioinfúzió szerepét vizsgálják a pre-viabilis PPROM esetén, de ez még nem standard eljárás.
A magzatburok öngyógyító képessége: A repedés bezáródhat?
Bár ritkán, de előfordulhat, hogy egy kisebb, magasabban elhelyezkedő repedés a magzatburokon spontán bezáródik. Különösen igaz ez, ha a repedést valamilyen külső beavatkozás (pl. amniocentézis) okozta, és nem gyulladásos folyamat indította el. A burok szövetének van egy bizonyos fokú regenerációs képessége, és a magzatvíz folyamatos termelődése segíthet a repedés lezárásában.
Ez a jelenség az egyik oka annak, hogy az orvosok bizonyos esetekben (különösen a 24. hét előtt) a szigorú ágynyugalom mellett a várakozó álláspontot választják. Ha a folyadékszivárgás megáll, és az ultrahang vizsgálat azt mutatja, hogy a magzatvíz mennyisége normalizálódott, a terhesség folytatódhat, bár a kismamát továbbra is magas kockázatúnak tekintik, és szoros megfigyelés alatt tartják. A repedés bezáródásának esélye azonban jelentősen csökken, ha a repedés nagy, vagy ha a háttérben súlyos fertőzés áll. Az orvosoknak fel kell készülniük arra, hogy a repedés a legtöbb esetben nyitva marad, és a szülés előbb-utóbb megindul.
Élet a kórházban: A megfigyelés és a szigorú protokoll

A PPROM diagnózisa szinte mindig kórházi felvételt és szigorú megfigyelést von maga után, különösen a 34. hét előtt. Ez a hosszú távú hospitalizáció, amit „várakozó menedzsmentnek” neveznek, kritikus a magzat biztonsága szempontjából, mivel ez az egyetlen módja a fertőzés korai felismerésének.
A kórházi protokoll elemei:
- Magzati monitorozás (CTG): Rendszeres, naponta többszöri ellenőrzés a magzati szívhangok és a méhösszehúzódások tekintetében. Ez segít felismerni a magzati distresszt vagy a beinduló szülést, valamint a köldökzsinór kompressziójának jeleit.
- Fertőzésmarkerek ellenőrzése: Rendszeres vérvétel (CRP, fehérvérsejtszám) a gyulladásos paraméterek követésére, ami a chorioamnionitis korai jele lehet. A hőmérsékletet is gyakran mérik.
- Ultrahangos vizsgálat: A magzatvíz mennyiségének (Amniotic Fluid Index – AFI) és a magzat növekedésének heti, vagy akár gyakoribb ellenőrzése. Ezenkívül a magzati mozgások és légzőmozgások is folyamatosan értékelésre kerülnek.
- Ágynyugalom: Bár a teljes ágynyugalom hatékonysága vitatott, a fizikai aktivitás korlátozása javasolt a további folyadékvesztés és a méhnyak irritációjának elkerülése végett. A kismamák gyakran engedélyezik, hogy a vécére és a zuhanyzóba járjanak.
Ez az időszak pszichésen rendkívül megterhelő lehet. A kismamák gyakran érzik magukat tehetetlennek és szorongónak, ami megköveteli a megfelelő pszichológiai támogatást is. A kórházi személyzet feladata, hogy ne csak orvosi, hanem emberi támogatást is nyújtson ebben a bizonytalan időszakban.
A korai burokrepedés hosszú távú hatásai a magzatra és az újszülöttre
A PPROM nemcsak a szülés idejét befolyásolja, hanem hosszú távú következményei is lehetnek. A koraszülöttség önmagában is számos kockázatot hordoz, de ha az oligohydramnion és a fertőzés is fennáll, a kihívások megsokszorozódnak.
Neurológiai és fejlődési kockázatok
A koraszülöttség, különösen a 32. hét előtt, növeli az agyvérzés (intraventricularis haemorrhagia – IVH) és a periventricularis leukomalacia (PVL) kockázatát, amelyek a cerebrális parézis (CP) vezető okai. A PPROM és az azt kísérő gyulladásos folyamatok tovább növelhetik ezeket a kockázatokat. A gyulladásos citokinek közvetlenül károsíthatják a fejlődő magzati agyat.
Tüdőfunkció és légzési nehézségek
Még a szteroidok adása ellenére is, a PPROM-mal született koraszülöttek gyakran szenvednek krónikus tüdőbetegségben (Bronchopulmonalis Dysplasia – BPD), különösen, ha a tüdőhypoplasia már elkezdődött a méhben. Ezek a babák gyakran igényelnek hosszú távú oxigénterápiát és légzéstámogatást.
Az orvosoknak és a neonatológusoknak szorosan együtt kell működniük, hogy a szülés után azonnal megkezdődjön a koraszülött intenzív ellátása. A magzati állapot szoros figyelemmel kísérése, a fertőzésmarkerek gyors értékelése és az azonnali antibiotikumos kezelés kritikus az újszülött túlélési esélyeinek maximalizálásához.
A kismama lelki terhe: Megküzdés a bizonytalansággal és a kórházi bezártsággal
A PPROM diagnózisa általában sokkhatásként éri a kismamát. A hirtelen jött fenyegetés, a tervezett szülésmenet felborulása és a hosszú hetekig tartó kórházi ágynyugalom komoly pszichés terhet ró a várandós nőre és a családjára. A leggyakoribb érzések a félelem, a bűntudat, a tehetetlenség és a szorongás. A kórházi környezet, a folyamatos vizsgálatok és a bizonytalan kimenetel csak fokozza a stresszt.
Gyakran merül fel a kérdés: „Mit csináltam rosszul?” Fontos hangsúlyozni, hogy a PPROM legtöbbször nem a kismama hibája, hanem biológiai és anatómiai tényezők összejátszása. A bűntudat elkerülése érdekében elengedhetetlen a nyílt kommunikáció az orvosokkal és a szülésznőkkel. A pontos információ birtoklása, a kontroll érzésének visszaállítása érdekében, alapvető fontosságú.
Az érzelmi megküzdés stratégiái:
- Információ: Az orvosi protokollok és a baba állapotának pontos ismerete csökkenti a bizonytalanságot. Kérdezzünk, jegyzeteljünk, és kérjünk napi frissítéseket a magzat állapotáról.
- Kapcsolattartás: Rendszeres látogatások, videóhívások a családdal és a barátokkal segítenek a bezártság érzésének enyhítésében. Kérjük meg a párunkat, hogy aktívan vegyen részt a kórházi életben.
- Struktúra: A kórházi napok strukturálása, olvasás, kézműves tevékenységek vagy online tanulás segíthet az idő múlásában. A napi rutin kialakítása csökkenti a káosz érzetét.
- Pszichológiai segítség: Ne féljünk segítséget kérni pszichológustól vagy szociális munkástól, akik a kórházi ellátás részét képezik. A stresszkezelési technikák elsajátítása, mint a meditáció vagy a légzőgyakorlatok, szintén hasznos lehet.
A cél, hogy a kismama a passzív áldozat helyett aktív résztvevője legyen a kezelési folyamatnak, amennyire ez lehetséges. Az anya nyugodt állapota közvetve segítheti a magzatot is.
Esetmenedzsment komplex PPROM-ban: Különleges szempontok
Vannak olyan PPROM esetek, amelyek különleges odafigyelést és eltérő protokollokat igényelnek. Ilyen például a köldökzsinór előreesése, vagy a burokrepedés többes terhesség esetén.
Köldökzsinór előreesése (Prolapsus Funis)
Ez egy ritka, de életveszélyes szövődmény, amely akkor fordulhat elő, ha a burokrepedés után a köldökzsinór a méhszájon keresztül a magzat elé kerül. Ha a magzat rányomódik a zsinórra, az elzárja az oxigénellátást. Ez azonnali sürgősségi császármetszést igényel. A kismamának ebben az esetben fel kell vennie a térd-mellkasi pozíciót, hogy csökkenjen a nyomás a zsinóron, amíg az orvosok felkészülnek a műtétre.
PPROM többes terhesség esetén
Ha ikrek esetében csak az egyik magzat burka reped meg, a helyzet még bonyolultabb. Az orvosoknak mérlegelniük kell a repedés nélküli magzat érdekeit is. Néha a várakozó menedzsment során a repedés bezáródhat, vagy a szülés megindulhat. Ha a fertőzés kialakul, mindkét magzatot veszélyezteti, ezért a szülés megindítása indokolt. Ha a repedés nagyon korán történik, és csak az egyik burok érintett, az orvosok megpróbálhatják meghosszabbítani a terhességet a nem érintett magzat érdekében, de ez szoros monitorozást igényel.
A magzatburok repedésének megelőzése: Lehetséges az elsődleges prevenció?
Mivel a PPROM okai sokrétűek, teljes megelőzés nem létezik. Azonban a kockázat csökkenthető a kockázati tényezők megfelelő kezelésével. A megelőzés két fő területre fókuszál: a fertőzések kezelésére és a méhnyak állapotának javítására.
Fertőzések szűrése és kezelése
A terhesség alatti rendszeres szűrés a hüvelyi és húgyúti fertőzésekre alapvető. A bakteriális vaginózis (BV) az egyik leggyakoribb ok, ami PPROM-hoz vezethet. Az időben történő felismerés és antibiotikumos kezelés csökkentheti a burokrepedés esélyét. Egyes szakmai társaságok javasolják a terhesség korai szakaszában történő szűrést a magas kockázatú nők esetében.
Progeszteron terápia
Ha a kismamának korábban volt már koraszülése, vagy ultrahanggal rövid méhnyakat mérnek, az orvos javasolhatja a progeszteron hormonpótló terápiát. A progeszteron injekció vagy hüvelyi kúp formájában stabilizálhatja a méhnyakat és csökkentheti a koraszülés és a PPROM kockázatát a magas kockázatú populációban. A progeszteron gyulladáscsökkentő hatása is segíthet a burok integritásának fenntartásában.
Cerclage
Bizonyos esetekben, amikor a méhnyak elégtelen (incompetens) és ez vezet a burokrepedéshez (általában a terhesség második trimeszterében), méhnyakzáró műtétet (cerclage) végezhetnek. Ez egy varratot jelent a méhnyakon, amely mechanikailag zárja a nyílást, megakadályozva a burok kiboltosulását és repedését. Fontos azonban, hogy a cerclage-ot csak fertőzésmentes állapotban szabad elvégezni, és PPROM esetén a cerclage eltávolítása szükséges a fertőzésveszély miatt.
Táplálkozás és életmód
Bár a közvetlen összefüggés a táplálkozás és a PPROM között kevésbé bizonyított, az egészséges életmód, a dohányzás és a drogok kerülése, valamint a megfelelő folyadékbevitel hozzájárul az általános egészséghez és csökkenti a gyulladásos folyamatok kockázatát. A C-vitamin és más antioxidánsok szerepét még vizsgálják a burok integritásának megőrzésében.
A szülés megindítása burokrepedés után: Protokollok és lehetőségek
Amikor a várakozó menedzsment kora elérkezik a végéhez (általában a 34. vagy 37. hét), vagy ha fertőzés alakul ki, a szülést meg kell indítani. A szülés módjának kiválasztása a magzat állapotától és a méhszáj érettségétől függ.
Vaginális szülés vs. császármetszés
A burokrepedés önmagában nem indokolja a császármetszést, és a legtöbb esetben a vaginális szülés preferált. Ha azonban a magzat distressz jeleit mutatja (pl. szívfrekvencia ingadozás), vagy ha a köldökzsinór előreesik, azonnali császármetszésre van szükség. Fertőzés (chorioamnionitis) esetén is gyakran a szülés gyors befejezése a cél, ami szintén vezethet császármetszéshez, ha a vaginális szülés túlságosan elhúzódna.
A szülésindítás módszerei
Ha a méhszáj még nem érett, prosztaglandin készítményeket (pl. Prostaglandin E2) alkalmazhatnak a méhnyak érésének elősegítésére. Ezt követheti az oxitocin infúzió, amely elindítja és fenntartja az összehúzódásokat. A burokrepedés utáni szülésindításnál az orvosok különös figyelmet fordítanak arra, hogy a folyamat ne tartson túl sokáig, hogy minimalizálják a fertőzés kockázatát.
A szülés alatt a folyamatos CTG monitorozás elengedhetetlen, mivel a magzatvíz hiánya növeli a köldökzsinór kompresszió és a magzati distressz kockázatát. A szülésznők és orvosok felkészülten várják az újszülöttet, biztosítva a neonatológiai csapat jelenlétét, különösen koraszülés esetén.
Tények és tévhitek a burokrepedés körül
A burokrepedés körüli bizonytalanság rengeteg tévhitet szül. Kismamaként fontos, hogy a hiteles, szakmai információkra támaszkodjunk.
Tévhit: A magzatburok repedése mindig hirtelen, nagy mennyiségű vízzel jár, mint a filmekben.
Tény: Bár ez a leggyakoribb forgatókönyv, a magas repedések esetén csak csepegés tapasztalható. Ezért minden esetben, ha a fehérnemű indokolatlanul nedvesedik, orvosi vizsgálat szükséges. A mennyiség a testhelyzettől is függhet: fekvésből felállva a folyadékvesztés gyakran nagyobb.
Tévhit: Ha a burok megreped, a szülésnek azonnal meg kell indulnia.
Tény: Különösen a korai szakaszban (PPROM) a burokrepedés és a szülés megindulása között napok, sőt, hetek is eltelhetnek (látencia idő). A cél az orvosi felügyelet alatt lévő várakozás, hogy a baba elérje a lehető legjobb érettségi fokot, persze csak addig, amíg a fertőzés nem indul be.
Tévhit: A magzatvíznek a vizelettel ellentétben nincs szaga.
Tény: A magzatvíznek jellegzetes, enyhén édeskés szaga van, ami segít megkülönböztetni a szagtalan vagy ammónia szagú vizelettől. A szag azonban önmagában nem elegendő a diagnózishoz, és a fertőzött magzatvíznek kifejezetten kellemetlen, büdös szaga lehet.
Tévhit: A szexuális együttlét vagy a nehéz fizikai munka okozza a burokrepedést.
Tény: Normál terhesség esetén a magzatburok rendkívül ellenálló. Repedését nem a normál tevékenységek okozzák, hanem a burok gyulladásos gyengülése vagy a méhnyak elégtelensége. Burokrepedés gyanúja esetén azonban a szexet kerülni kell a fertőzésveszély miatt.
Tévhit: A burokrepedés után a magzatvíz teljesen elfolyik, és a baba szárazon marad.
Tény: A magzat folyamatosan termeli a magzatvizet (főként vizelet útján). Bár a mennyiség csökken (oligohydramnion), a teljes elfolyás ritka. A probléma az, hogy a veszteség meghaladja a termelést, és a folyadékmennyiség nem elegendő a tüdőfejlődéshez és a mozgáshoz.
Gyakran ismételt kérdések a magzatburok repedésével és kezelésével kapcsolatban
-
💧 Honnan tudhatom biztosan, hogy magzatvíz szivárog és nem vizelet?
-
A magzatvíz általában színtelen, tiszta vagy enyhén rózsaszínes, és jellegzetes, enyhén édeskés szagú. Ezzel szemben a vizeletnek általában ammónia szaga van, és sárgásabb. A magzatvíz szivárgása általában folyamatos, és nem állítható meg a medenceizmok szorításával, ellentétben a stresszinkontinenciával. Ha bizonytalan vagy, azonnal fordulj orvoshoz, aki Nitrazine vagy Amnisure teszttel tudja megerősíteni a magzatvíz jelenlétét.
-
🌡️ Mi az a chorioamnionitis, és miért olyan veszélyes?
-
A chorioamnionitis a magzatvíz és a magzatburok bakteriális fertőzése. Veszélyes, mert a baktériumok a véráramba jutva súlyos anyai szeptikus állapotot, valamint magzati szepszist (véráramfertőzést) okozhatnak, ami életveszélyes lehet. Tünetei közé tartozik az anyai láz, a gyors pulzus és a méh érzékenysége. Ha a fertőzés kialakul, azonnali szülésmegindításra van szükség, függetlenül a terhességi kortól.
-
💉 Mikor kapok szteroid injekciót a tüdőérlelés céljából?
-
A kortikoszteroid injekciókat (tüdőérlelés) általában a 24. és 34. terhességi hét között adják be, ha fennáll a koraszülés kockázata, beleértve a PPROM-ot is. A szteroidok felgyorsítják a magzat tüdejében a szörfaktáns termelődését, ami jelentősen csökkenti a légzési distressz szindróma súlyosságát és az újszülött halálozási arányát. A teljes hatás eléréséhez 48 óra szükséges.
-
🛌 Tényleg segíthet az ágynyugalom, ha elfolyt a magzatvíz?
-
Bár a teljes ágynyugalom hatékonysága PPROM esetén nem teljesen bizonyított, a szigorú pihenés és a fizikai aktivitás minimalizálása javasolt. Ez csökkenti a nyomást a méhnyakon és a burokrepedés helyén, potenciálisan segítve egy kisebb repedés bezáródását, és minimalizálva a további folyadékvesztést. Emellett segít megelőzni a köldökzsinór előreesését, ami egy ritka, de életveszélyes szövődmény.
-
🗓️ Mennyi ideig várhatunk a szülés megindításával a burokrepedés után?
-
Ez a terhesség korától függ. A 34. hét után a fertőzés kockázata miatt általában 24-48 órán belül megindítják a szülést. A 24-34. hét között az orvosok gyakran heteket várnak (várakozó menedzsment) antibiotikumos védelem mellett, hogy időt nyerjenek a tüdőérleléshez. 24. hét előtt a várakozás hetekig tarthat, de a prognózis nagyon bizonytalan a tüdőhypoplasia miatt.
-
🦠 Milyen szerepet játszanak a fertőzések a burokrepedésben?
-
A fertőzések (különösen a hüvelyi fertőzések, mint a bakteriális vaginózis) a PPROM vezető okai. A baktériumok gyulladásos választ váltanak ki, és olyan enzimeket termelnek, amelyek lebontják a magzatburok kollagénjét és fehérjéit, meggyengítve azt. Ezért a terhesség alatti fertőzéses szűrés és kezelés kiemelten fontos a megelőzés szempontjából.
-
💦 Lehet-e pótolni a magzatvizet, ha elfolyt?
-
Igen, létezik az amnioinfúzió, amikor steril folyadékot juttatnak be a méhbe. Ezt a módszert általában a szülés alatt alkalmazzák, ha a köldökzsinór kompressziója miatt a magzat szívhangja lelassul. A PPROM kezelésében, különösen a korai szakaszban, kísérleti jelleggel alkalmazzák a tüdőfejlődés támogatására, de a fertőzés kockázata és a beavatkozás invazív jellege miatt nem rutineljárás.
-
🤰 Mi történik, ha a burokrepedés spontán bezáródik?
-
Kisebb, magas repedések esetén a burok spontán bezáródhat, különösen ha nincs fertőzés a háttérben. Ha a szivárgás megáll, és az ultrahang azt mutatja, hogy a magzatvíz mennyisége visszatért a normális szintre, a terhesség folytatódhat. Azonban az ilyen kismamák továbbra is szoros megfigyelés alatt maradnak, mivel a koraszülés és a későbbi burokrepedés kockázata magasabb marad.











Leave a Comment