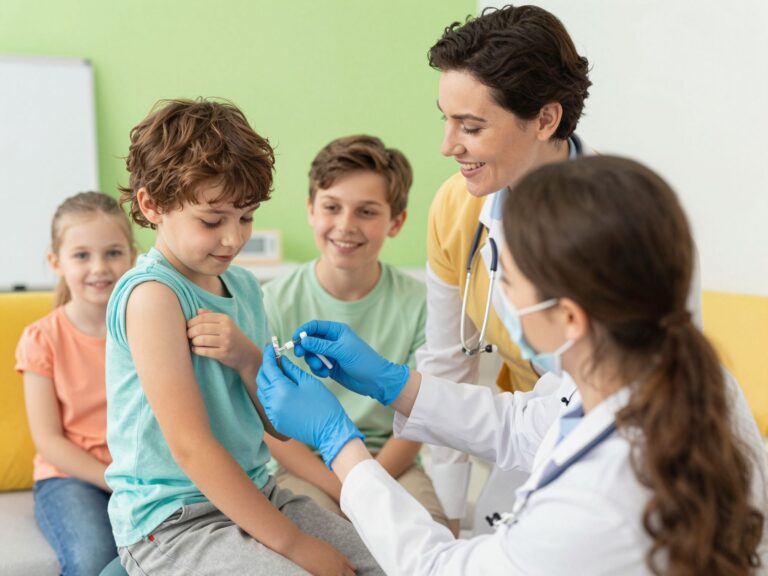
A szülői lét egyik legnehezebb feladata a döntéshozatal olyan kérdésekben, amelyek gyermekeink hosszú távú egészségét befolyásolják. Napjainkban az orvostudomány fejlődése lehetővé tette, hogy olyan betegségek ellen is védekezzünk, amelyek korábban generációk életét keserítették meg vagy követelték következetesen. A humán papillomavírus elleni védőoltás az egyik legjelentősebb mérföldkő a modern prevencióban, hiszen ez az első olyan vakcina, amelyet kifejezetten a daganatos megbetegedések megelőzésére fejlesztettek ki. Sokan bizonytalanok, amikor a kampányoltások híreit hallják, pedig a tájékozottság a legbiztosabb eszköz a félelem ellen. Ebben az írásban minden olyan részletet körbejájrunk, amely segíthet tisztábban látni a HPV-oltás kérdéskörében, legyen szó a hatásmechanizmusról, az ideális időzítésről vagy a felmerülő aggályokról.
A láthatatlan ellenség természetrajza
A humán papillomavírus nem egyetlen kórokozó, hanem egy népes víruscsalád, amely több mint kétszáz különböző típust foglal magában. Ezek a vírusok a hámsejteket fertőzik meg, és bár többségük ártalmatlan szemölcsöket okoz csupán, bizonyos törzsek képesek a sejtek genetikai állományát módosítani. A tudomány megkülönböztet alacsony és magas kockázatú típusokat, attól függően, hogy mekkora valószínűséggel indítanak el rosszindulatú folyamatokat a szervezetben.
A fertőzés terjedése rendkívül egyszerű, hiszen nem csupán klasszikus értelemben vett szexuális úton, hanem bőrkontaktussal is átadható. Ez az oka annak, hogy a lakosság döntő többsége az élete során legalább egyszer találkozik a vírussal, sokszor anélkül, hogy bármilyen tünetet észlelne. Az immunrendszer az esetek jelentős részében képes legyőzni a betolakodót, ám ha a fertőzés tartóssá válik, az évek alatt súlyos elváltozásokhoz vezethet.
A leggyakrabban emlegetett következmény a méhnyakrák, de a HPV felelős számos más daganattípusért is, amelyek a torkot, a végbelet vagy a nemi szerveket érintik. A vírus alattomossága abban rejlik, hogy a fertőzés pillanatában semmilyen fájdalmat vagy gyanús jelet nem produkál. Éppen ezért a megelőzés nem csupán egy lehetőség, hanem a felelős öngondoskodás alapköve minden korosztály számára.
A daganatos megbetegedések megelőzése nem csupán orvosi siker, hanem a következő generációk számára biztosított esély az egészséges felnőttkorra.
Hogyan védi meg a szervezetet az oltóanyag
Az oltás technológiája lenyűgöző, hiszen nem tartalmaz élő vírust, sem a vírus örökítőanyagát, így képtelen betegséget okozni. A vakcina úgynevezett VLP (virus-like particle), azaz vírushoz hasonló részecskékből áll, amelyek a vírus külső burkát utánozzák. Amikor ezek a részecskék bekerülnek a szervezetbe, az immunrendszer idegenként azonosítja őket, és ellenanyagokat kezd termelni ellenük.
Ez a folyamat megtanítja a szervezetet arra, hogyan ismerje fel a valódi vírust, ha az a későbbiekben próbálna bejutni a hámsejtekbe. Amennyiben egy oltott személy találkozik a HPV-vel, a már készenlétben álló antitestek azonnal semlegesítik a kórokozót, mielőtt az kárt tehetne a DNS-állományban. Ez a típusú védelem rendkívül specifikus és tartós, éveken át magas szintű biztonságot nyújtva.
A jelenleg legszélesebb körben alkalmazott kilenckomponensű oltóanyag a legveszélyesebb törzsek ellen nyújt védelmet. Ezek közé tartoznak azok a típusok, amelyek a méhnyakrákos esetek több mint 90 százalékáért felelősek, valamint azok is, amelyek a kellemetlen nemi szervi szemölcsöket okozzák. A védettség kialakulása után a szervezet memóriasejtjei hosszú ideig megőrzik a receptet a vírus elleni harchoz.
Az ideális időzítés és a magyarországi gyakorlat
Sok szülőben felmerül a kérdés, miért kell már általános iskolás korban, a szexualitástól még távol eső időszakban beadatni az oltást. A válasz az immunológiai válaszkészségben és a vírus terjedési sajátosságaiban rejlik. A fiatal szervezet immunrendszere ebben az életkorban reagál a legintenzívebben a vakcinára, így ekkor érhető el a legmagasabb ellenanyagszint.
Magyarországon az állami immunizációs program keretében a hetedik osztályos diákok számára ingyenesen és önkéntesen kérhető az oltás. Ez a rendszer biztosítja, hogy a gyerekek még azelőtt védettek legyenek, hogy az első valódi kockázatnak kitennék magukat. A tapasztalatok azt mutatják, hogy a korai védelem jelentősen csökkenti a későbbi életkorban diagnosztizált daganatos elváltozások számát.
Az oltási rend szerint a fiatalabb korosztály számára elegendő két adag a teljes védettséghez, meghatározott időközzel elválasztva. Ez a protokoll tudományos vizsgálatokon alapul, amelyek bizonyították, hogy ebben a korban kevesebb dózis is kiváltja a szükséges immunválaszt. A szülőknek csupán egy nyilatkozatot kell kitölteniük az iskolában, ami egyszerűvé és elérhetővé teszi ezt az egészségügyi előnyt.
A megelőzésbe fektetett bizalom a legszebb ajándék, amit egy szülő a gyermeke egészségéért tehet.
Oltás felnőttkorban és az érettségi után

Tévhit, hogy a HPV elleni vakcina csak a gyermekek számára hasznos, és egy bizonyos kor felett már nincs értelme beadatni. Bár a hatékonyság akkor a legmagasabb, ha még nem történt meg a fertőződés, a felnőttek is jelentős előnyökhöz juthatnak az oltás által. Mivel a kilenckomponensű vakcina sokféle törzs ellen véd, kicsi az esélye, hogy valaki már az összes típuson átesett volna.
Felnőttkorban az oltási sorozat általában három adagból áll, és bár a társadalombiztosítás ezt már nem finanszírozza teljes mértékben, a befektetés megtérül a nyugalom és a biztonság formájában. Az aktív nemi életet élő felnőttek számára az oltás védőhálót jelent az új kapcsolatok során felmerülő kockázatokkal szemben. Még akkor is érdemes megfontolni, ha valakinél korábban már diagnosztizáltak HPV-fertőzést, hiszen a vakcina megvédhet a többi, még el nem kapott törzstől.
Az orvosi szakma ma már 45 éves korig kifejezetten ajánlja a vakcinációt, de egyéni mérlegelés alapján efelett is dönthetünk mellette. Érdemes konzultálni nőgyógyásszal vagy urológussal, aki az egyéni kórtörténet ismeretében tud személyre szabott tanácsot adni. A prevenció soha nem késő, hiszen a daganatos folyamatok megelőzése minden életkorban prioritás kell, hogy legyen.
Fiúk és a HPV: Miért nem csak a lányok ügye?
Hosszú ideig a köztudatban úgy élt a HPV-oltás, mint a „méhnyakrák elleni injekció”, ami azt a téves képzetet keltette, hogy a fiúknak nincs szükségük rá. Valójában a vírus a férfiakat is ugyanúgy érinti, és náluk is okozhat súlyos egészségügyi problémákat. A középgarat-daganatok, a végbélrák és a nemi szervi daganatok jelentős része szintén a HPV számlájára írható a férfiak esetében is.
Ezen túlmenően a fiúk beoltása elengedhetetlen a nyájimmunitás kialakulásához. Ha a társadalom mindkét fele védett, a vírus terjedési láncolata megszakad, így azok is nagyobb biztonságban lesznek, akik valamilyen egészségügyi okból nem kaphatják meg az oltást. A felelősség tehát közös: fiaink megvédésével nemcsak az ő jövőjüket biztosítjuk, hanem jövőbeli partnereik egészségét is óvjuk.
Magyarországon ma már a fiúgyermekek számára is elérhető az ingyenes iskolai oltási program, ami hatalmas előrelépés az esélyegyenlőség és a közegészségügy terén. A szülők részéről fontos tudatosítani, hogy ez nem csupán egy nemi úton terjedő betegség elleni védekezés, hanem egy komplex rákmegelőzési stratégia része. A fiúk bevonása a programba globálisan is csökkenti a vírus jelenlétét a populációban.
A vakcinák típusai és különbségei
Az évek során több generációja is megjelent az oltóanyagoknak, ahogy a kutatók egyre több veszélyes vírustörzset tudtak azonosítani és a vakcinába integrálni. Kezdetben a kétkomponensű oltás volt elérhető, amely a két legveszélyesebb, méhnyakrákért felelős törzs ellen nyújtott védelmet. Ezt követte a négykomponensű változat, amely már a nemi szervi szemölcsöket okozó típusokat is lefedte.
Napjainkban a legmodernebb és legelterjedtebb a kilenckomponensű vakcina. Ez a változat a lehető legszélesebb spektrumú védelmet kínálja, hiszen hét magas kockázatú és két alacsony kockázatú törzs ellen készíti fel a szervezetet. Ezzel a lefedettség a méhnyakrákot okozó vírusok esetében közel teljessé vált, minimálisra csökkentve a fertőzés esélyét.
| Vakcina típusa | Célzott törzsek száma | Fő célterület |
|---|---|---|
| Bivalens (2-komponensű) | 2 típus (16, 18) | Méhnyakrák megelőzése |
| Kvadrívalens (4-komponensű) | 4 típus (6, 11, 16, 18) | Ráktípusok és szemölcsök |
| Nonavalens (9-komponensű) | 9 típus | Széleskörű daganatmegelőzés |
A táblázatból jól látható, hogy a modern tudomány a minél szélesebb körű védelem irányába mozdult el. Fontos tudni, hogy bármelyik típust is kapja valaki, a legveszélyesebb 16-os és 18-as törzsek ellen mindegyik védelmet nyújt. A kilenckomponensű oltás választása azonban extra biztonságot ad az egyéb, ritkább, de szintén daganatképző törzsekkel szemben.
Biztonság és lehetséges mellékhatások
Természetes, hogy minden szülő aggódik az esetleges mellékhatások miatt, ám a HPV-oltás a világ egyik legszigorúbban ellenőrzött vakcinája. Több mint tíz évnyi adat és több százmillió beadott dózis után kijelenthető, hogy a súlyos mellékhatások rendkívül ritkák. A tudományos vizsgálatok folyamatosan zajlanak, és minden egyes jelentett esetet alaposan kivizsgálnak a hatóságok.
A leggyakoribb reakciók helyiek és enyhék, általában 24-48 órán belül maguktól meggyógyulnak. Ilyen a szúrás helyén jelentkező bőrpír, enyhe duzzanat vagy fájdalom, ami bármilyen más védőoltásnál is előfordulhat. Néhány embernél jelentkezhet enyhe fejfájás, hőemelkedés vagy fáradtságérzet, ami csupán azt jelzi, hogy az immunrendszer elkezdett dolgozni.
Ritkábban előfordulhat ájulás az oltás után, de ez elsősorban a tűtől való félelemre és a tinédzserkori pszichés tényezőkre vezethető vissza, nem pedig a vakcina összetételére. Éppen ezért javasolják az orvosok, hogy az oltást követően a páciens 15-20 percig maradjon ülve vagy fekve. Az oltóanyaggal kapcsolatos súlyos allergiás reakciók esélye elenyésző, és az oltópontokon a szakemberek fel vannak készülve ezek kezelésére.
Tévhitek és a valóság: Mit mond a tudomány?

Az internet világában gyorsan terjednek a rémhírek, amelyek gyakran minden tudományos alapot nélkülöznek. Az egyik legmakacsabb tévhit, hogy az oltás meddőséget okozhat. Ezzel szemben a valóság az, hogy a HPV-oltás éppen a termékenységet óvja, hiszen megelőzi azokat a daganatmegelőző állapotokat, amelyek műtéti beavatkozást vagy a méhnyak érintettségét igényelnék, ezzel veszélyeztetve a későbbi gyermekvállalást.
Egy másik gyakori aggály, hogy az oltás bátorítja a fiatalokat a korai szexuális életre. Számos szociológiai tanulmány bizonyította, hogy nincs összefüggés a vakcináció és a szexuális aktivitás kezdete között. A gyermekek nem válnak tőle szabadabbá vagy felelőtlenebbé, csupán egy láthatatlan veszélyforrással szemben lesznek védettek, amikor eljön az ideje a párválasztásnak.
Azt is fontos tisztázni, hogy az oltás nem tartalmaz higanyt vagy olyan alumínium-származékokat, amelyek káros mennyiségben lennének jelen. Az alkalmazott adjuvánsok (segédanyagok) évtizedek óta használatosak más védőoltásokban is, és feladatuk csupán az immunválasz felerősítése. A tudomány és a statisztika egyértelműen az oltás biztonságossága és szükségessége mellett áll.
Az oltás után is fontos a szűrés
Bár a vakcina kiemelkedő hatékonyságú, az oltott nők számára sem szűnik meg a rendszeres nőgyógyászati szűrés fontossága. Ennek oka, hogy a vakcina a leggyakoribb és legveszélyesebb törzsek ellen véd, de léteznek olyan ritka típusok, amelyek ellen nem nyújt teljes körű biztonságot. A méhnyakszűrés (citológia) továbbra is az elsődleges eszköz az esetlegesen mégis kialakuló elváltozások korai felismerésére.
Az oltás és a szűrés együtt alkotja a legbiztosabb védelmi vonalat. Míg az oltás megakadályozza a fertőzés létrejöttét, a szűrés biztonsági hálóként funkcionál. Azok a nők, akik mindkét prevenciós lehetőséggel élnek, gyakorlatilag nullára csökkenthetik a méhnyakrák kialakulásának kockázatát. Ez a kombinált szemlélet a kulcsa a betegség globális visszaszorításának.
Érdemes évente vagy az orvos által javasolt gyakorisággal felkeresni a szakrendelést. A modern diagnosztikai módszerek, mint például a HPV-alapú szűrés, még pontosabb képet adhatnak az egészségi állapotról. Ne feledjük, az oltás nem mentesít a felelősség alól, hanem megerősíti az egészségtudatos életmódot.
A rendszeres szűrés és a védőoltás párosa a legmodernebb pajzs, amellyel a nők megóvhatják önmagukat és jövőjüket.
Hosszú távú védettség és hatékonyság
A kutatások azt mutatják, hogy a HPV elleni oltás által kiváltott védettség rendkívül tartós. A vizsgálatok kezdete óta eltelt több mint 15 év adatai alapján a beoltottak körében nem csökkent jelentősen az ellenanyagszint olyan mértékben, hogy emlékeztető oltásra lenne szükség. Az immunológiai memória stabilnak tűnik, ami bizakodásra ad okot a hosszú távú hatékonyságot illetően.
Azokban az országokban, ahol magas az átoltottság (például Ausztráliában), már most látványosan visszaesett a daganatmegelőző állapotok és a nemi szervi szemölcsök előfordulása. Ez a statisztikai bizonyíték a legjobb válasz az oltás hatékonyságát firtató kérdésekre. A valós életből származó adatok megerősítik a klinikai vizsgálatok során tapasztalt pozitív eredményeket.
A tudósok folyamatosan monitorozzák a beoltott populációt, hogy időben észleljék, ha esetleg szükségessé válna egy későbbi megerősítő dózis. Jelenleg azonban úgy tűnik, hogy a gyerekkorban megkapott oltási sorozat egy életre szóló vagy legalábbis több évtizedes biztonságot nyújt. Ez a tartósság teszi a HPV-oltást az egyik legköltséghatékonyabb egészségügyi befektetéssé.
Pszichés hatások és szülői felelősség
Szülőként dönteni egy orvosi beavatkozásról mindig érzelmi kérdés is. Gyakran merül fel a félelem, hogy mi van, ha rossz döntést hozunk. Fontos azonban megérteni, hogy az oltás elutasítása is egy döntés, amelynek szintén vannak következményei. A HPV okozta betegségek és kezeléseik fizikai és lelki traumája sokkal súlyosabb, mint egy pillanatnyi oltási reakció.
A gyermekünkkel való őszinte beszélgetés az egészségről, a testtudatosságról és a megelőzésről erősíti a bizalmat. Ha elmagyarázzuk nekik, hogy az oltás egy szupererő a vírusok ellen, segíthetünk nekik is feldolgozni az orvosi vizittel járó izgalmakat. A szülői példamutatás a tudatos egészségügyi döntések terén meghatározza a gyermek későbbi hozzáállását is saját testéhez.
A közösségi felelősségvállalás is ide tartozik. Amikor beoltatjuk gyermekünket, hozzájárulunk egy egészségesebb társadalomhoz, ahol a rákkeltő vírusoknak egyre kevesebb esélyük van a terjedésre. Ez a fajta gondoskodás túlmutat a családon, és egy élhetőbb, biztonságosabb jövőt épít mindenki számára.
Gyakori kérdések a HPV-oltással kapcsolatban

Kell-e tartani az oltóanyagban lévő alumíniumtól? 💉
Nem, az oltásban lévő alumínium-sók mennyisége elenyésző, sokkal kevesebbet viszünk be a szervezetünkbe a napi étkezéssel vagy az ivóvízzel. Feladatuk mindössze annyi, hogy segítsenek az immunrendszernek hatékonyabb választ adni a vakcinára.
Véd-e az oltás minden nemi betegség ellen? 🛡️
Sajnos nem. Az oltás kifejezetten a humán papillomavírus meghatározott törzsei ellen nyújt védelmet. Más fertőzések, mint a HIV, a szifilisz vagy a klamídia ellen továbbra is a mechanikus védekezés (óvszer) a leghatékonyabb módszer.
Lehet-e oltani, ha már aktív nemi életet élek? 🔄
Igen, sőt kifejezetten ajánlott. Bár a legideálisabb az első kapcsolat előtti oltás, a felnőttek többsége sem fertőződött meg az összes olyan típussal, amely ellen a vakcina védelmet nyújt, így jelentős előnyt jelenthet a későbbi fertőzések megelőzésében.
Okozhat-e az oltás meddőséget vagy korai petefészek-kimerülést? 👶
Egyetlen tudományos vizsgálat sem talált összefüggést az oltás és a termékenységi problémák között. Valójában az oltás védi a reproduktív egészséget azáltal, hogy megelőzi a méhnyakat érintő súlyos daganatos elváltozásokat és beavatkozásokat.
Ingyenes-e az oltás mindenki számára? 💰
Magyarországon jelenleg a 7. osztályos fiúk és lányok számára biztosítja az állam ingyenesen az oltást. Az ezen a korosztályon kívülieknek receptre, patikában kell megvásárolniuk a vakcinát, de bizonyos önkormányzatok nyújthatnak támogatást rá.
Mikor alakul ki a teljes védettség? 🦠
A teljes védettséghez a teljes oltási sorozat (kortól függően 2 vagy 3 adag) beadása szükséges. Általában az utolsó dózis után néhány héttel éri el a szervezet a maximális ellenanyagszintet, ami tartós védelmet biztosít.
Van-e szükség méhnyakszűrésre az oltás után? 🩺
Igen, a szűrés továbbra is elengedhetetlen. Mivel az oltás nem fed le minden létező HPV-típust, csak a legveszélyesebbeket, a rendszeres nőgyógyászati vizsgálat marad a biztonsági háló a teljes körű prevencióhoz.










Leave a Comment